Симптомы шеечная беременность: Шеечная беременность — симптомы, лечение, причины болезни, первые признаки
Шеечная беременность (Шб) — признаки, причины, симптомы, лечение и профилактика
Симптомы
На ранних сроках гестации ШБ-расстройства клинически никак себя не проявляют. Накануне появления специфической симптоматики (8-10 неделя гестации) у пациенток наблюдается задержка менструации со скудными выделениями, очень редко – аменорея. Уже при наличии такой симптоматики пациентке стоит записаться на прием к акушер-гинекологу для прохождения профильного обследования.
Основным клиническим ШБ-признаком служит кровотечение из половых путей при отсутствии болевого синдрома. Характер кровяных выделений может быть разным – умеренный, обильный и профузный.
В этот период во время гинекологического осмотра обращает на себя внимание ШМ-мягкость, шеечный отдел приобретает бочкообразную форму и сине-багровую тональность. Наружный зев занимает неестественное расположение.
Диагностика
При сборе анамнеза особое внимание уделяется повторнородящим лицам, имевшим опыт родов, абортов, выкидышей, поступившим в стационар с различными кровотечениями.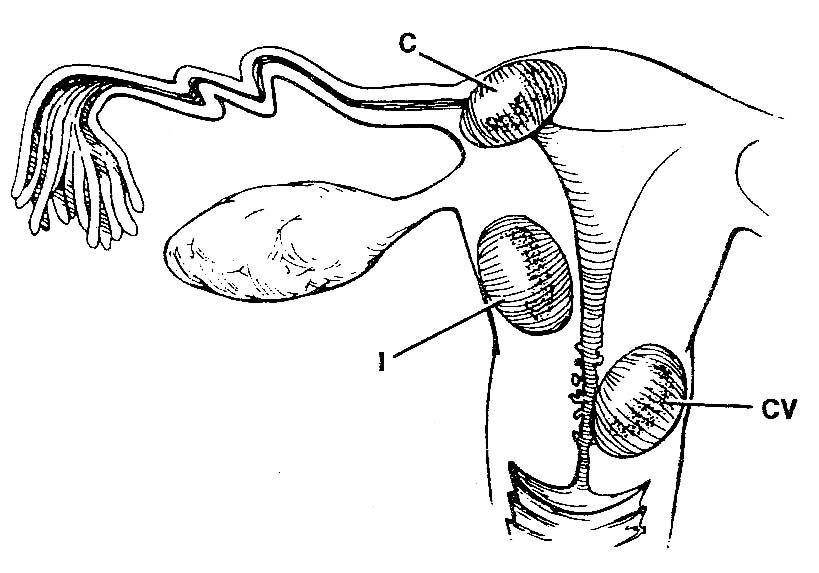
В процессе влагалищного осмотра определяют отклонения в расположении наружного зева и возможное расширение венозных сосудов в вагинальной ШМ-части.
Бимануальное исследование устанавливает мягкую ШМ-консистенцию и более плотное МТ-тело. Пальпация позволяет обнаружить за наружным зевом ПЯ-присутствие.
Значительно труднее поставить ШБ-диагноз с помощью гинекологического осмотра при шеечно-перешеечной форме патологии. Полученные сведения не будут являться показательными и требуют подтверждения с помощью инструментальных методик.
Объективная ШБ-диагностика, в том числе на ранних сроках гестации, выполняется с помощью ультразвукового исследования (УЗИ) с трансвагинальным доступом. Оно определяет специфические ШБ-изменения в организме обследуемой: утолщение эндометрия без ПЯ-наличия, увеличение ШМ-ширины, высокую васкуляризацию перитрофобластической области.
УЗИ-диагностика обнаруживает ПЯ-присутствие в цервикальном канале. И именно она позволяет установить характерное для шеечно-перешеечной формы колбовидное ШМ-расширение, превышающее МТ-тело. В отдельных ситуациях УЗИ дает возможность регистрировать эмбриональную сердечную деятельность.
В отдельных ситуациях УЗИ дает возможность регистрировать эмбриональную сердечную деятельность.
Лечение
После постановки диагноза проводятся ряд консультаций акушер-гинеколога, хирурга, УЗИ-диагноста, по итогам которых формируется терапевтическая тактика. К лечению необходимо приступать немедленно, во избежание тяжелых и непоправимых осложнений.
Женщинам для сохранения фертильности показано употребление метотрексата и выполнение ПЯ-выскабливания. В этих же целях используется ПЯ-гисторезекция, лазерная вапоризация, вакуум-аспирация. Хороший эффект дает также эндоваскулярная эмболизация МТ-артерий в комбинации с метотрексатом.
При наличии противопоказаний для реализации вышеперечисленных лечебных методов, а также в ситуациях с профузными кровотечениями осуществляется экстирпация матки.
Профилактика
Главные меры, направленные на предупреждение ШБ-нарушений, в первую очередь включают организацию рациональной терапии гинекологических болезней. Значительная часть профилактической деятельности уделяется проведению работы с пациентками, способствующей их отказам от абортов. Все внутриматочные вмешательства должны проводится с длительной и полноценной реабилитацией.
Все внутриматочные вмешательства должны проводится с длительной и полноценной реабилитацией.
Литература и источники
Видео по теме:
Особенности тактики ведения при шеечной беременности
Диагноз внематочной беременности с помощью ультразвукового исследования представляет известные трудности. Однако в настоящее время практически не существует неинвазивных и абсолютно безопасных методов, которые по информативности могли бы конкурировать с ультразвуковым исследованием.
По методу локализации плодного яйца внематочная беременность бывает: трубная, шеечная, яичниковая, брюшная. На долю трубной беременности приходится до 90% случаев. Шеечная и шеечно-перешеечная беременность встречается достаточно редко. Но за последний год я наблюдала три случая шеечной беременности. Ультразвуковая диагностика этой беременности не представляет собой большой трудности. Уникальность этих случаев в том, что пациентам произведена органосохраняющая операция, тем самым сохранена их детородная функция. Как правило, при диагнозе шеечной и шеечно-перешеечной беременности производится оперативное лечение, объем операции лапаротомия тотальная гистерэктомия. В литературе встречаются единичные случаи сохранения матки при шеечной беременности, удаленной путем лазерной вапоризации.
Шеечная и шеечно-перешеечная беременность встречается достаточно редко. Но за последний год я наблюдала три случая шеечной беременности. Ультразвуковая диагностика этой беременности не представляет собой большой трудности. Уникальность этих случаев в том, что пациентам произведена органосохраняющая операция, тем самым сохранена их детородная функция. Как правило, при диагнозе шеечной и шеечно-перешеечной беременности производится оперативное лечение, объем операции лапаротомия тотальная гистерэктомия. В литературе встречаются единичные случаи сохранения матки при шеечной беременности, удаленной путем лазерной вапоризации.
В нашем исследовании под наблюдением находились три пациентки в возрасте 22-26 лет, поступившие по направлению из женской консультации в «Городскую больницу №4» в разное время. Жалобы на мажущие кровянистые выделения из половых путей и ноющие боли внизу живота на ранних сроках беременности. Пациентка Б. — хотела прервать беременность; пациентки В. и П. – сохранить.
В ходе эхографического исследования пациентки Б., установлено, что тело матки нормальных размеров, миометрий с однородной структурой; эндометрий 8 мм однородный, повышенной эхогенности. Шейка матки обычных размеров, по передней стенке, ближе к внутреннему зеву визуализируется плодное яйцо в Ø 10 мм, с эмбрионом (КТР-4мм; СБ+), желточный мешок Ø 1,8 см, что соответствует 5-6 неделям беременности. Справа в яичнике желтое тело Ø 22мм. В режиме ЦДК вокруг плодного яйца хорошо выражен кровоток JR-0,58. Незаинтересованный участок шейки матки до серозного слоя 4 мм.
При эхографическом исследовании пациентки В., матка несколько больше нормы, миометрий не изменен, эндометрий 7,5 мм повышенной эхогенности. Шейка матки утолщена в среднем отделе. По передней стене в среднем отделе визуализируется плодное яйцо в Ø 14мм. С эмбрионом (КТР-4мм; СБ+), желточный мешок Ø 22мм – на 6 недель беременности.
В режиме ЦДК – хорошо выражен кровоток в проекции плодного яйца. JR-0,52. Неизмененный участок шейки матки до наружного слоя 4 мм.
При эхографическом исследовании пациентки П., матка увеличена до 6-7 недель беременности, миометрий не изменен, эндометрий 9 мм, с участками десквамации. Шейка матки утолщена в шеечно-перешеечном отделе; там же по задней стенке визуализируется плодное яйцо Ø 16 мм на 6-7 недель беременности. Виден эмбрион без сердечной деятельности (КТР-8 мм).
В режиме ЦДК выражен кровоток вокруг плодного яйца, JR-0,6. Неизмененный участок шейки до наружного слоя 1-2 мм.
Во всех трех случаях, учитывая анамнез, жалобы, лабораторные данные, результаты ультразвукового исследования, а так же гинекологический осмотр — консилиумом принято решение консервативного ведения пациенток. Контроль за больными осуществлялся круглосуточно.
Новая тактика ведения заключается в химиотерапии метотрексатом (по схеме) под контролем лабораторных данных и мониторинга ультразвукового исследования, с последующим выскабливанием полости матки и цервикального канала. Для профилактики кровотечения перед выскабливанием прошивались влагалищные ветви маточной артерии.
Для профилактики кровотечения перед выскабливанием прошивались влагалищные ветви маточной артерии.
Мониторинг ультразвуком проводился через 3-5 дней после начала лечения. Под действием метотрексата сердечная деятельность эмбрионов останавливалась, васкуляризация вокруг плодного яйца снижалась JR-0.58; 06; 0,62. Регрессия беременности так же контролировалась снижением цифр хорионического гонадотропина в крови.
После выскабливания полости матки через 3-4 дня проводилось контрольное эхографическое исследование.
У пациенток Б. и В. в месте локализации плодного яйца – участки неоднородной структуры без деформации анатомических линий шейки матки.
У пациентки П., при шеечно-перешеечной беременности (и большем сроке беременности) в проекции ранее находившегося плодного яйца – определялось ложе 18х16мм с неоднородным содержанием, в режиме ЦДК – аваскулярно. Это было расценено как гематоцервикс (скопление крови в ложе). Учитывая данные УЗИ и жалоб больной на ноющие боли внизу живота, мажущие кровянистые выделения – произведена бережная ревизия цервикального канала, удалены сгустки крови.
Органосохраняющие операции при шеечной беременности возможны в ранних сроках беременности. А диагностика их возможна только с помощью эхографии, которая дает врачу гинекологу всю необходимую информацию о сроке беременности, ее состоянии, локализации, кровоснабжении. Осмотр в динамике помогает определить дальнейшую тактику ведения пациентки.
ЛИТЕРАТУРА
Михельсон А.Ф., Волков А.Е. Клиническое значение ранней ультразвуковой диагностики шеечной беременности. Ультразвуковая диагностика акуш.гинек.педиат. — 1993. — №3. – сс.118-120.
Иванова В.С., Егорова Ж.К. Эхографическая картина шеечно-перешеечной беременности. Ультразвуковая диагностика акуш.гинек.педит. – 1996. – сс.20-22.
Старостина Т.
Белозерова Т.А., Семятов С.Д. Ультразвуковая диагностика внематочной беременности. Ультразвуковая диагностика. –1997-.№4 – сс.7-10.
Лейтис Н.А., Пак Н.В., Климатова Е.И.,
МБУЗ «Городская клиническая больница №4»
Шеечная беременность — причины, симптомы, диагностика и лечение
Шеечная беременность – это вариант дистальной эктопической беременности, при которой имплантация и развитие плодного яйца происходит в шеечном канале матки. Шеечная беременность проявляется кровотечением различной степени выраженности – от умеренных выделений до обильной кровопотери. Представляет собой опасное состояние, чреватое развитием летальных геморрагических и септических осложнений. Диагностика шеечной беременности осуществляется с помощью влагалищного и ультразвукового исследования, диагностического выскабливания.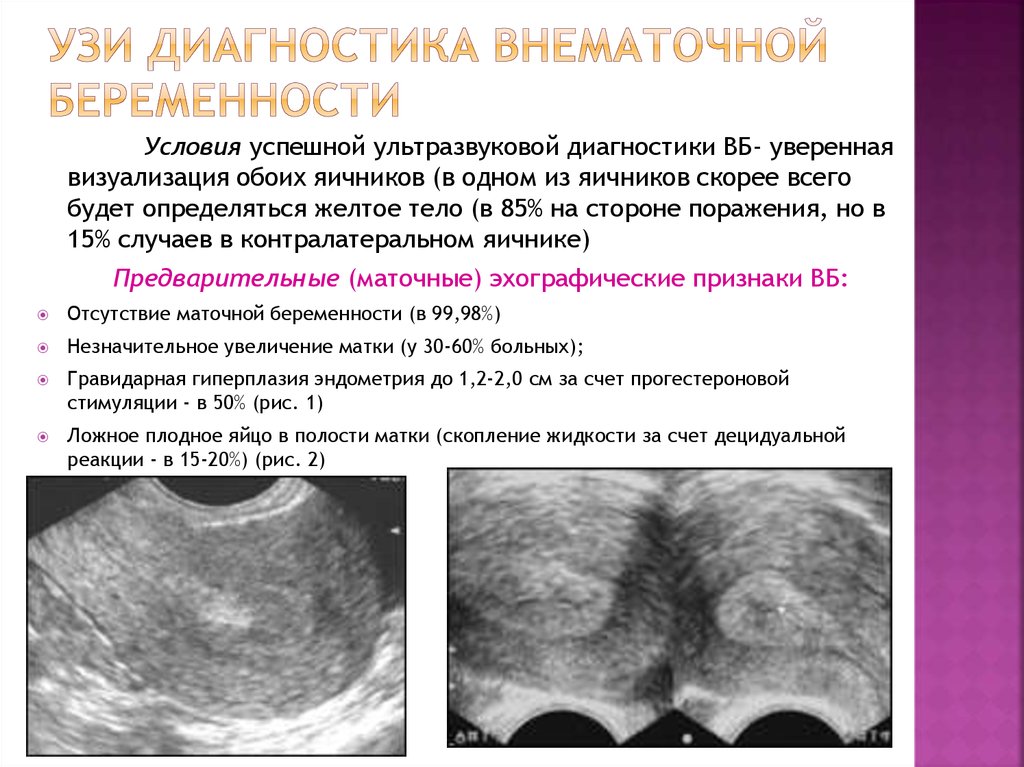
Общие сведения
В клинической гинекологии принято выделять дистальные формы внематочной беременности (шеечную и перешеечно-шеечную) и проксимальные формы (трубную, брюшную, яичниковую). Шеечная и шеечно-перешеечная беременность среди различных вариантов внематочной (эктопической) беременности встречается довольно редко – в 0,3-0,4 % случаев. При истинно шеечной беременности плодовместилищем служит шеечный канал, при перешеечно-шеечной локализации — область перешейка. Шеечная беременность представляет угрозу для жизни женщины: основной опасностью и причиной смерти в 75-85% случаев служит профузное внутреннее кровотечение, реже – септические осложнения.
Шеечная беременность
Причины
Возникновение шеечной беременности связано с затруднением или невозможностью имплантации оплодотворенной яйцеклетки в теле матки ввиду неполноценности эндометрия либо недостаточной зрелости трофобласта.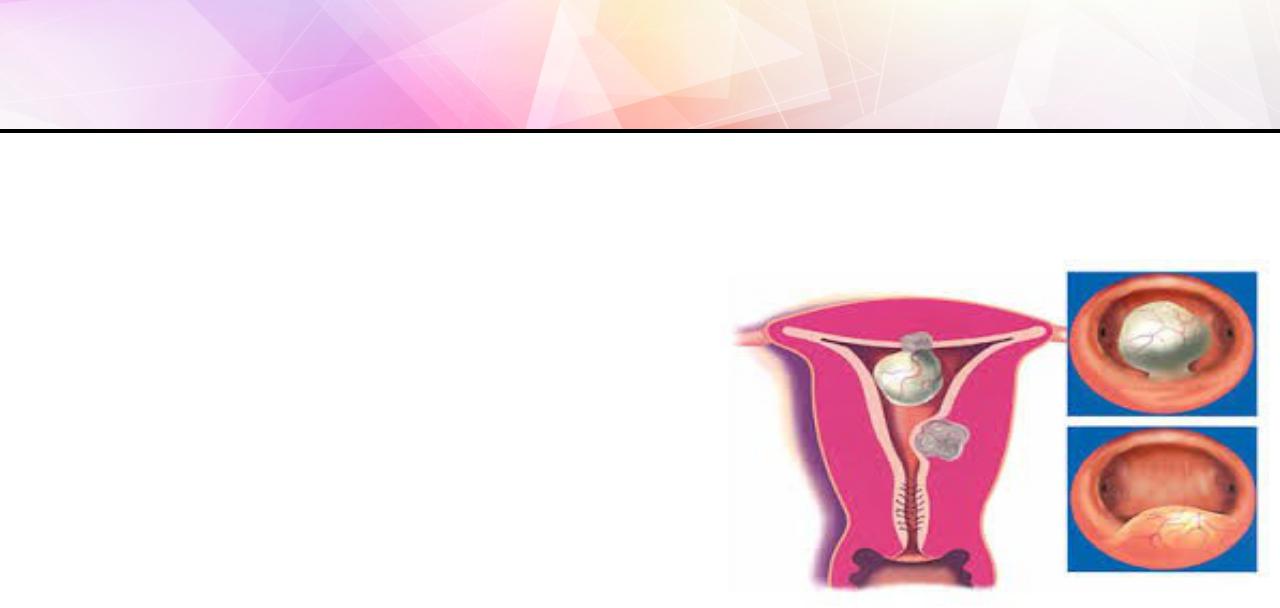 Условия для шеечной локализации беременности возникают вследствие изменений миометрия, обусловленных:
Условия для шеечной локализации беременности возникают вследствие изменений миометрия, обусловленных:
Считается, что риск шеечной беременности повышается при синдроме Ашермана, миоме матки, проведении экстракорпорального оплодотворения.
Патогенез
Незрелость трофобласта в совокупности факторами, препятствующими имплантации плодного яйца в теле матки, также может способствовать соскальзыванию бластоцисты в цервикальный канал. Трофобласт, а впоследствии ворсины хориона плодного яйца прорастают в стенку цервикального канала, разрушая мышечные элементы и сосуды, что сопровождается кровотечением и нарушением развития беременности. Иногда, при полной пенетрации стенки шейки матки, ворсины хориона проникают во влагалище или в параметрий.
Отсутствие децидуальной оболочки и свойственных ей защитных механизмов приводит к тому, что истинная шеечная беременность редко развивается дольше 8-12 недель; шеечно-перешеечная беременность может существовать длительнее – до 16-24 недель. В исключительно редких случаях дистальная внематочная беременность донашивается до срока.
В исключительно редких случаях дистальная внематочная беременность донашивается до срока.
Симптомы шеечной беременности
Выраженность клиники шеечной беременности зависит от гестационного срока и уровня имплантации зародыша. В типичных ситуациях после задержки месячных у женщины появляются кровянистые выделения из половых путей. Кровотечение носит умеренный, обильный или профузный характер; иногда его началу предшествует скудное кровомазание. Для шеечной беременности характерно отсутствие болевых ощущений.
Наличие хорошо развитой сети кровеносных сосудов или варикозных узлов в области шейки матки способствует развитию внезапного кровотечения, геморрагического шока и ДВС-синдрома, угрожающих для жизни. Перешеечно-шеечная беременность, особенно во II триместре, не сопровождается столь выраженными патогномоничными симптомами и нередко заставляет думать о предлежании плаценты.
Диагностика
Распознавание беременности шеечно-перешеечной локализации затруднительно ввиду отсутствия явной клиники.
- Гинекологическое исследование. При шеечной беременности позволяет определить наличие бочкообразной деформации и цианоза шейки матки, эксцентрического смещения наружного зева, плодного яйца, связанного со стенками шеечного канала. Величина шейка матки превосходит размеры ее тела. При попытке отделения плодного яйца инструментом или пальцем отмечается усиление кровотечения.
- УЗИ матки. Ультразвуковыми критериями шеечной беременности служат гиперэхогенность эндометрия, интактное тело матки, расширение шеечного канала, содержащего плодное яйцо, наличие плацентарной ткани в цервикальном канале.
- РДВ. Нередко шеечная беременность устанавливается только при проведении диагностического выскабливания по поводу предполагаемого самопроизвольного аборта.
 В этом случае отмечаются затруднения при удалении плодного яйца, продолжение или усиление кровотечения после процедуры, кратерообразное углубление в стенке шейки матки.
В этом случае отмечаются затруднения при удалении плодного яйца, продолжение или усиление кровотечения после процедуры, кратерообразное углубление в стенке шейки матки.
В процессе диагностики шеечную беременность чрезвычайно важно дифференцировать от миомы (фибромы) матки, а также самопроизвольного прерывания беременности (аборта в ходу). При фибромиоме матки отсутствуют указания на беременность (задержка менструации, положительный тест на беременность). При свершившемся выкидыше отслаиванию и опусканию плодного яйца в шеечный канал предшествуют схваткообразные боли.
Лечение шеечной беременности
Выявление шеечной беременности служит основанием для немедленной госпитализации женщины. Первоочередной задачей является остановка кровотечения, для чего прибегают к тугой тампонаде влагалища, прошиванию его боковых сводов, наложению циркулярного шва на шейку матки, введению в шеечный канал катетера Фолея с раздуванием манжетки.
Перспективными методами при шеечной беременности служит проведение эмболизации ветвей маточных артерий или перевязки внутренних подвздошных артерий, что позволяет затем бескровно удалить плодное яйцо. При неэффективности или невозможности выполнения перечисленных органосохраняющих мероприятий, либо интенсивном кровотечении при шеечной беременности показана экстренная надвлагалищная ампутация матки.
Профилактика
Предупреждение развития шеечной беременности заключается в рациональном лечении гинекологических заболеваний, отказе от абортов, проведении полноценной реабилитации после внутриматочных вмешательств. Внимательное ведение беременности акушером-гинекологом позволяет выявить эктопическое расположение плодного яйца в ранние сроки гестации и не допустить возникновения жизнеугрожающих осложнений.
MEDISON.RU — Случай ранней диагностики шеечной беременности с использованием 3D эхографии
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Шеечная беременность является редким вариантом внематочной беременности и опасным для жизни состоянием вследствие возможного развития массивного кровотечения.
Внематочная беременность до настоящего времени продолжает оставаться серьезной проблемой гинекологии [1-3]. Многочисленные публикации свидетельствуют об увеличении числа внематочной беременности, частота которой в России в 1991-1996 гг. составляла 11,3-12 на 1000 беременностей, а в настоящее время увеличилась до 19,7 на 1000 беременностей [4].
Актуальность проблемы внематочной беременности в России и других странах определяется не только высокой частотой заболевания, но и его относительно высокой летальностью [5].
В настоящее время в литературе значительное внимание уделяется шеечной беременности, которая является одним из вариантов эктопического расположения плодного яйца [1], ее частота варьирует от 0,1 до 0,4% по отношению ко всем видам внематочной беременности и 0,002% по отношению ко всем беременностям [4, 6].
В качестве иллюстрации возможности успешной ультразвуковой диагностики шеечной беременности с использованием 3D эхографии приводим одно из наших наблюдений.
Клиническое наблюдение
Пациентка Л., 33 лет, обратилась с жалобами на задержку менструации на 10 дней и начавшиеся мажущие кровянистые выделения. Тест на беременность положительный. Акушерско-гинекологический анамнез не отягощен. Гинекологические заболевания отрицает. Менструации с 13 лет, по 3-4 дня, через 28-30 дней, регулярные, умеренные, безболезненные. Отмечает в течение последнего года скудные менструации по 2-3 дня. Беременность первая. При обращении состояние удовлетворительное. Кожа и видимые слизистые нормальной окраски, чистые, влажные. Дыхание везикулярное, тоны сердца ясные, ритмичные. Живот мягкий, безболезненный во всех областях.
Клинический анализ крови, биохимический анализ крови, общий анализ мочи без особенностей.
Ультразвуковое исследование выполнено на сканере компании Medison SonoAce-X8 с использованием абдоминального C3-7EP и полостного EV4-9/10ED датчиков. Результаты и объемные данные дополнительно обработаны на персональном компьютере с использованием программы SonoView Pro™.
Результаты и обсуждение
При исследовании тело матки определяется в anteversio-flexio. Контуры четкие, неровные. Размер 58x46x54 мм. Объем 72 мл. На задней стенке визуализируется субсерозный миоматозный узел диаметром 12 мм.
Полость матки линейная, в области левого угла полости локально расширена до 3-4 мм, содержит анэхогенную жидкость. Эндометрий толщиной 12 мм, однородный, строение соответствует 2-й фазе цикла.
Шейка матки обычных размеров. Цервикальный канал локально расширен. В цервикальном канале лоцируется кистозная полость средним диаметром 8 мм. Внутри полости определяется кистозное включение диаметром 2 мм (рис. 1, 2).
Рис. 1. Фронтальный срез поверхности полости матки и шейки.
Рис. 2. Сагиттальный срез полости и шейки матки.
Правый яичник не увеличен: 22x14x11 мм, объем 1,7 мл. Форма обычная. Фолликулярный аппарат имеет нормальное строение. Подвижность яичника ограничена.
Левый яичник не увеличен: 35x18x18 мм, объем 5,6 мл. Форма обычная. Фолликулярный аппарат имеет нормальное строение. Определяется желтое тело средним диаметром 18 мм. Толщина стенки 5,5 мм. ЦДК+СД: тип кровотока периферический среднеинтенсивный. ИР 0,46. Vmax 14 см/с. Подвижность яичника ограничена.
Количество свободной жидкости в позадиматочном пространстве незначительное.
Область придатков была тщательно исследована с целью выявления возможной внематочной беременности. Далее было проведено трехмерное мультипланарное исследование матки и шейки. Забор объема производился методом «свободной руки». Кроме того, выполнено исследование в режиме поверхностной реконструкции.
Рис. 3. Мультипланарная реконструкция полости и шейки матки.
Рис. 4. Мультипланарная реконструкция шейки матки.
Рис. 5. Поверхностная реконструкция плодного яйца в шейке матки.
Кистозное образование в шейке было идентифицировано как плодное яйцо с желточным мешком. Эмбрион не определяется (рис. 3-5). Симптом «скольжения» отрицательный.
Заключение
Беременность 5 нед, эктопическое расположение плодного яйца (шеечная беременность). Миома матки малых размеров.
Наличие анэхогенной жидкости в полости матки, по нашему мнению, является характерным признаком, сопутствующим малому сроку беременности. В эпоху трансабдоминальных исследований этот признак интерпретировался как «ложное» плодное яйцо (рис. 6).
Рис. 6. Мультипланарная и поверхностная реконструкция полости и шейки матки.
Учитывая неблагоприятный прогноз при сохранении эктопического плодного яйца, было решено провести оперативное лечение. Беременной была предоставлена полная информация о возможных исходах при продолжении развития сформировавшейся патологии, осложнениях инвазивного вмешательства, о рисках для жизни и здоровья, вероятности экстирпации матки.
На следующий день под внутривенным наркозом было произведено инструментальное удаление плодного яйца из цервикального канала. Послеоперационный период протекал без особенностей, проведен короткий курс противовоспалительной терапии. Больная была выписана на 5-е сутки после операции в удовлетворительном состоянии.
Заключение
В представленном наблюдении у больной имелось крайне неблагоприятное в прогностическом отношении состояние, причиной которого, вероятно, являются недостаточность функции желтого тела (низкая Vmax в стенке желтого тела), а также наличие миомы матки.
Шеечная беременность — очень редкий вариант внематочной беременности, тем не менее ее вполне можно обнаружить в ранние сроки при тщательном исследовании с использованием современных трехмерных технологий и провести своевременное лечение, сохранив здоровье пациентки [7-9].
Литература
- Айламазян Э.К., Рябцева И.Т. Неотложная помощь при экстремальных состояниях в гинекологии. М.: Мед. книга. НГМА 1997; 170.
- Центральный федеральный округ: медико-демографическая характеристика и состояние репродуктивного здоровья женщин // Информационное руководство. М., 2001. 133 с.
- Черницкая О.С., Палади Г.А. Современные аспекты диагностики и лечения внематочной беременности // Акушерство и гинекология. 1999. N5. С. 6-12.
- Кулаков В.И. Репродуктивное здоровье населения России // Акушерство и гинекология. 2002. N2. С. 47-57.
- Анализ смертности, летальности и качества клинической диагностики в Москве за последнее десятилетие (1991-2000 гг.) // Методические рекомендации Комитета здравоохранения г. Москвы. О.В. Зайратьянц, Л.Г. Жук. М., 2002.
- Лехтман М.Н. Врачебная тактика при шеечной беременности // Акушерство и гинекология. 1973. N6. С. 57-59.
- Озерская И.А. Эхография в гинекологии. М.: МЕДИКА. 2005. С. 208-217.
- Гажонова В.Е. Ультразвуковая диагностика в гинекологии. 3D. М.: МЕДпресс-информ, 2005. С. 261.
- Сумовская А.Е., Вахламова И.В., Хехонская М.Л. Возможности сохранения репродуктивной функции у женщин с шеечной беременностью // Акушерство и гинекология. 2000. N2. С. 57-59.
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Шеечная беременность: особенности состояния и лечения
Шеечная беременность – состояние, при котором плодное яйцо развивается в шеечном канале матки.
Причины
Развитие данного вида беременности возникает при затруднённой или полностью невозможной имплантации яйцеклетки в маточном пространстве, так как неполноценно развит эндометрий или трофобласт недостаточно зрелый. Причины развития данной формы беременности зависят от изменений миометрия в результате:
• осложнений при предыдущих родах;
• многократных выкидышей, абортов;
• выскабливаний при диагностических исследованиях;
• развития эндометрита;
• хирургических операций на матке.
В некоторых случаях такая беременность может возникнуть при миоме матки, когда диагностирован синдром Ашермана вследствие проведения ЭКО. Незрелый трофобласт не даёт возможности оплодотворённому яйцу имплантироваться в тело матки, в результате чего бластоциста соскальзывает непосредственно в цервикальный маточный канал. Ворсины хориона врастают в стенку канала, и происходит разрушение мышечных и сосудистых структур, возникает кровотечение и нарушается процесс развития эмбриона.
Симптомы
Выраженность симптоматики данного состояния зависит от сроков беременности и степени развития эмбриона. Практически всегда, после задержки менструации, из влагалища у женщины выделяется кровянистая вязкая жидкость. Шеечные выделения при беременности могут быть как умеренными, так и обильными, отсутствуют какие-либо болевые ощущения. В некоторых случаях может выделяться шеечная слизь при беременности.
Если у женщины хорошо развита сеть кровеносных сосудистых структур или есть варикоз в области шейки матки, то могут развиться внезапные непредвиденные состояния, которые угрожают жизни:
• обильное кровотечение;
• геморрагический шок;
• ДВС-синдром.
Во втором триместре перешеечно-шеечной беременности данной симптоматики может не наблюдаться, поэтому необходимо провести обследования на возможность предлежания плаценты.
Диагностирование
При проведении диагностирования подобное состояние достаточно сложно отличить от миомы матки. Если есть подозрения на фибромиому матки, то при таком заболевании отсутствуют признаки беременности:
• задержка менструации;
• приступы тошноты;
• смена вкусов;
• позитивный результат теста на беременность.
Если происходит выкидыш, то плодное яйцо отслаивается и опускается в канал шейки матки, при этом у женщины наблюдается схваткообразный болевой синдром. В ходе гинекологического осмотра определяется присутствие деформирующих процессов в шейке матки, а также её цианоз. Эксцентрически смещается наружный зев шейки матки, плодное яйцо, которое связано со стенками канала.
Поставить диагноз шеечно-перешеечной беременности очень сложно, так как отсутствует явная симптоматика и не определяются нарушения во время осмотра влагалища. Заподозрить такой тип эктопической беременности могут регулярно появляющиеся кровотечения, которые со временем становятся обильнее. Признаком развития данного состояния служит также отсутствие болевых ощущений и симптоматики выхода плодного яйца.
С использованием УЗИ можно подтвердить диагноз шеечной беременности, если наблюдаются следующие состояния:
• гиперэхогенность;
• эндометриоз;
• интактное тело матки;
• увеличение канала шейки матки, который содержит оплодотворённое яйцо;
• присутствие плацентарных тканевых структур в цервикальном канале.
В некоторых случаях диагноз устанавливается при взятии диагностического анализа на предмет предполагаемого выкидыша. Наблюдаются такие симптомы, как:
• сложность удаления оплодотворённого яйца;
• усиленное кровотечение после проведения манипуляции;
• наличие в стенке маточной шейки углубления в виде кратера.
Лечение
При постановке диагноза женщину необходимо срочно госпитализировать. Первоначально врачи останавливают кровотечение, для этого:
• ставится тугая тампонада во влагалище;
• прошиваются боковые влагалищные своды;
• накладывается циркулярный шов на маточную шейку;
• в шеечный канал вводится катетер Фолея, который даёт возможность раздуть манжетку матки.
Для бескровного удаления плодного яйца применяется эмболизация ветвей артерий матки или перевязываются подвздошные артериальные соединения. Если все возможные методы лечения не дают результата или попытки остановить кровотечение не увенчались успехом, показана ампутация надвлагалищной части матки.
Профилактические меры
Профилактика развития данного состояния заключается в ряде мероприятий:
• прохождение регулярных гинекологических осмотров;
• своевременное лечение заболеваний женской половой системы;
• отказ от прерывания беременности без медицинских показаний;
• проведение реабилитационного курса лечения после проведенных оперативных гинекологических вмешательств.
При ведении беременности гинеколог должен внимательно следить за её ходом, своевременно определять возможные нарушения в расположении плодного яйца на ранних сроках, что даст возможность избежать развития осложнений, которые будут угрожать жизни женщины.
Органосохраняющее лечение шеечной беременности у женщин репродуктивного возраста Текст научной статьи по специальности «Клиническая медицина»
ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ
Органосохраняюшее лечение шеечной беременности у женшин репродуктивного возраста
Козаченко А.В., ФГБУ «Научный центр акушерства, гинекологии
Акинфиев Д.М., и перинатологии им. акад. В.И. Кулакова»
Адамян Л В Минздрава России, Москва
Яроцкая Е.Л.
На основе результатов анализа данных литературы дано определение и перечислены наиболее вероятные факторы риска и особенности диагностики шеечной беременности. Опубликованы данные исследования, в ходе которого пролечено 49 женщин, дан новый взгляд на оказание медицинской помощи таким пациенткам. Рекомендуемый вид терапии заключается во внедрении в клиническую практику и использовании на всех этапах оптимального алгоритма обследования и лечения данной патологии, заключающийся в гистерорезектоскопическом удалении плодного яйца на фоне цитостатической терапии метотрексатом в сочетании с лейковорином, а в ряде случаев с эмболизацией маточных артерий.
Ключевые слова:
шеечная беременность, диагностика, органосохраняющее лечение, факторы риска
Organ preservation treatment of cervical pregnancy in women of reproductive age
Kozachenko A.V., Akinfiev D.M., Adamyan L.V., Yarotskaya E.L.
V.I. Kulakov Obstetrics, Gynecology and Perinatology Research Center of Ministry of Healthcаre of the Russian Federation, Moscow
Following on from the results of literature data evidence-based analysis, the most probable risk factors and features of cervical pregnancy diagnosis are defined and listed. Data about treatment of 49 women and new look at healthcare delivery in case of this pathology are reported. The recommended therapy form includes introduction into clinical practice and usage throughout all stages the optimal algorithm for this pathology examination and treatment, which is consisting in fetal egg hystero-resectoscopy on the back of cytostatic treatment with methotrexate in combination with leucovorin, and in some cases with uterine artery embolisation.
Keywords:
cervical pregnancy, diagnostics, organ preservation treatment, risk factors
В последнее время в литературе значительное внимание уделяется вопросам ранней диагностики и лечения внематочной беременности. Частота эктопической беременности продолжает возрастать -за последние 30 лет отмечено ее увеличение с 0,5 до 1-2% (11 на 1000 беременностей, из них 5% локализуется вне маточной трубы) [27].
По данным литературы, шеечная беременность описывается как один из вариантов эктопического расположения плодного яйца [5, 8, 15], а ее частота составляет
0,1-0,4% по отношению ко всем видам внематочной беременности и 0,002% по отношению ко всем беременностям [4, 5, 11] (1,7 на 10 тыс. беременностей) [31].
Шеечная беременность — редко встречающаяся патология, при которой плодное яйцо имплантируется в шейке матки. Это тяжелое заболевание, нередко приводящее к утрате репродуктивной функции и даже к материнской смертности [1]. Несмотря на значительный прогресс, достигнутый за последние 20-30 лет, проблема и диагностики, и лечения шеечной беременности по-прежнему
актуальна. По данным М.Н. Лехтмана (1973) [5], летальность при этой патологии колеблется от 14,3 до 50%. При этом описан клинический случай консервативного лечения шеечно-переешеечной беременности в сроке 20 нед с использованием хлорида калия, 2 курсов мето-трексата и эмболизации маточных артерий [28].
В настоящее время в связи с распространением в акушерско-гинекологической практике методов вспомогательных репродуктивных технологий наблюдается тенденция к увеличению частоты шеечной беременности [23], с развитием гетеротопической беременности и даже шеечной двойни [29, 30]. Впервые о наступлении шеечной беременности после стимуляции суперовуляции сообщили S. Payne и соавт. [21] в 1971 г. Эти данные подтвердили в 1972 г. S. Robertson и A. Grant [23]. Авторы полагают, что это связано с неправильной подсадкой оплодотворенной яйцеклетки и манипуляциями в церви-кальном канале.
Однако австрийские ученые R. Lehner и соавт. (2000) считают, что к факторам риска возникновения шеечной беременности относятся перенесенные генитальные инфекции и возраст пациенток в момент наступления беременности [19]. Авторы установили, что частота шеечной беременности у женщин в возрасте до 20 лет составила 0,4% на 1000 беременностей, в возрасте от 20 до 30 лет -0,7% и старше 30 лет — 1,3-2%.
Предметом специального изучения является шеечная имплантация плодного яйца. По данным ряда авторов, к факторам, предрасполагающим к развитию шеечной беременности, относят эндометриоз, субмукозную миому матки, врожденные аномалии развития половых органов, состояния после их коррекции, консервативное лечение шеечной беременности в анамнезе, изменение способности плодного яйца к нидации [8, 12].
Некоторые авторы указывают на большое значение в возникновении шеечной беременности дистрофических и атрофических изменений эндометрия, возникающих в результате его травматического повреждения при абортах, диагностических выскабливаниях и других вну-триматочных манипуляциях [5, 8].
До недавнего времени единственным методом лечения шеечной беременности была гистерэктомия. Летальность при данной патологии достигала 40-45% [1]. Благодаря использованию высоких технологий и современных методов ранней диагностики и лечения данной патологии появилась возможность проведения органосохраняющих операций у женщин с нереализованной репродуктивной функцией. Методы консервативного лечения, применяемые в настоящее время, включают механические способы остановки кровотечения, уменьшение кровоснабжения шейки матки с помощью рентгенохирургической эмболизации маточных артерий, хирургическое удаление плодного яйца, цитостатическую терапию (локальное или системное введение метотрексата) [10, 18, 20, 25, 33, 34]. Медикаментозное лечение шеечной беременности метотрексатом на современном этапе является реальной альтернативой радикальному хирургическому лечению с удалением органа у данного контингента больных [1].
МАТЕРИАЛ И МЕТОДЫ
Нами было проведено обследование и лечение 49 женщин с шеечной беременностью, поступивших в отделение оперативной гинекологии центра с 2005 по январь 2017 г. Методы исследования включали ультразвуковое исследование (УЗИ) трансвагинальным датчиком с цветным допплеровским картированием, магнитно-резонансную томографию для визуализации плодного яйца, определение границ между хорионом и стромой шейки матки, оценку выраженности кровотока в области хориона (рис. 2), определение ß-субъединицы хорио-нического гонадотропина человека (ß-ХГЧ) в сыворотке крови в динамике; общеклинические исследования: показатели клинического, биохимического анализов крови и гемостазиограммы в динамике; эндоскопический метод — гистероскопия, гистерорезектоскопия с диагностическим исследованием удаленного материала; ангиографию перед проведением эмболизации маточных артерий. Срок беременности при поступлении в стационар варьировал от 5 до 10 нед гестации.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Нами были обследованы 49 женщин с шеечной локализацией плодного яйца. Большинство из них находилось в возрастном интервале от 31 до 37 лет. Аналогичные данные отмечены в работах В.Е. Радзинского и соавт. (2004 г.) и J.I. Tay и соавт. (2000 г.) [6, 26].
По данным литературы, важную роль в возникновении шеечной беременности играют перенесенные гинекологические заболевания: аномалии развития тела и шейки матки, миома матки, длительное использование внутрима-точнх контрацептивов (ВМК), дистрофические процессы в эндометрии на фоне хронического эндометрита, консервативное лечение шеечной беременности в анамнезе, а также синехии в полости матки или состояние после их разделения [14, 16].
При исследовании перенесенных гинекологических заболеваний у данного контингента женщин было отмечено, что наиболее часто встречались инфекции, передаваемые половым путем, эрозия шейки матки и хронический сальпингоофорит.
Помимо перенесенных гинекологических заболеваний были исследованы данные анамнеза о перенесенных гинекологических операциях, предшествующих шеечной беременности. В ходе исследования было выявлено, что большинство женщин ранее подвергались гистероскопии и диагностическим выскабливаниям слизистой полости матки, искусственным абортам на ранних сроках беременности, а также оперативным вмешательствам по поводу доброкачественных образований яичников, миомы тела матки, эндоме-триоза и спаечного процесса в малом тазу.
Полученные данные позволяют предположить, что проведенные хирургические вмешательства, связанные с травматизацией шейки матки и расширением церви-кального канала, являются важным фактором риска воз-
никновения шеечной беременности. Подобного мнения придерживаются также D. Dicer и соавт. [12] и V.L. Katz (2007) [17].
Основными жалобами на момент поступления в отделение были кровяные выделения из половых путей, тянущие боли в низу живота, иррадиирущие в прямую кишку, и задержка очередной менструации. В соответствии с данными литературы, самый частый симптом при шеечной беременности — алые кровяные выделения из половых путей [31]. В 75% случаев при поступлении в стационар пациенток с шеечной беременностью на фоне кровяных выделений из половых путей в приемном покое ставится неверный диагноз — самопроизвольный выкидыш [32].
Во время гинекологического осмотра у всех женщин был выявлен цианоз шейки матки и слизистой влагалища, у большинства пациенток отмечена бочкообразная форма шейки матки. Увеличенные размеры матки, соответствующие сроку беременности, и мягковатая консистенция также наблюдались в большинстве случаев. По нашим данным, основными клиническими критериями шеечной локализации плодного яйца являются бочкообразная форма шейки матки, эксцентричность расположения наружного зева шейки матки, цианоз влагалищной порции шейки матки и слизистой влагалища, скудные кровяные выделения из половых путей на фоне задержки менструации. Подобные данные приводят В.Е. Радзинский и соавт. (2004) [3]. Однако, по мнению Ищенко и соавт. (2003), при шеечной беременности бимануальное влагалищное исследование малоинформативно, и вышеописанные клинические проявления данной патологии наблюдаются не всегда [6].
Учитывая, что наибольшей информативностью при данной патологии обладают УЗИ и определение уровня ß-ХГЧ в сыворотке крови, мы оценивали результаты данных методов исследования. Всем женщинам было проведено УЗИ трансвагинальным датчиком с цветным допплеровским картированием. Было отмечено, что в большинстве случаев плодное яйцо локализовалось в верхней трети шейки матки, четкая визуализация эмбриона отмечалась в 86% случаях, сердцебиение отмечено в 43 случаях, в 38 случаях наблюдалась выраженная васкуляризация хориона.
При исследовании уровня ß-ХГЧ в сыворотке крови была выявлена положительная реакция у всех обследованных женщин. Минимальное значение этого показателя составило 2652 МЕ/л, максимальное — 127193 МЕ/л, средний показатель находился в пределах 24425+3009 МЕ/л. Срок беременности варьировал от 5 до 10 нед гестации. Таким образом, указанные методы исследования наиболее информативны при данной патологии и позволяют установить диагноз шеечной беременности в 100% случаев, что полностью подтверждается данными мировой литературы [2, 9, 13, 22].
В отделении оперативной гинекологии центра у 47 женщин из 49 удалось сохранить репродуктивную функцию. Только 2 пациенткам была проведена радикальная операция (рис. 1): в одном случае ввиду развития про-
фузного кровотечения из-за прорастания ворсинами хориона шейки матки и стенки влагалища, в другом — из-за большого срока шеечной беременности (9 нед гестации) и отказа больной 42 лет от сохранения детородной функции при наличии двоих детей.
Подавляющему большинству пациенток (у 31, что составило 63%) проведено органосохраняющее лечение путем химиотерапии цитостатиком (метотрексат) с последующим удалением плодного яйца с помощью гистероре-зектоскопа. Медикаментозное лечение было направлено на цитостатическое воздействие на трофобласт, приводящее к гибели ворсин хориона и, в дальнейшем, эмбриона, частичному их отторжению, тромбозу, снижению кровотока в области прикрепления плодного яйца. Цитостати-ческая терапия метотрексатом широко применяется в европейских странах как при шеечной, так и при трубной локализации плодного яйца [18, 24].
Пациентки с шеечной локализацией плодного яйца получали метотрексат в среднем по 50 мг внутривенно каждые 48 ч, лейковорин вводили внутримышечно в дозе 6 мг через 28 ч после введения метотрексата. Суммарная доза вводимого метотрексата колебалась от 200 до 300 мг и зависела от массы тела пациентки, а также от срока беременности и выраженности кровотока в области хориона.
По данным литературы, вопрос о схемах и дозах метотрексата до сих пор остается дискуссионным. По мнению А.И. Ищенко [3], системное введение метотрексата малоэффективно при прогрессирующей беременности с хорошо развитым хорионом, а локальное введение данного препарата вызывает длительное персистрирование элементов плодного яйца в цервикальном канале и, как следствие, возникновение инфекции на фоне длительных кровяных выделений из половых путей.
I. Cepni и соавт. (2004) [11] предлагают в качестве медикаментозного лечения использовать метотрексат совместно с мифепристоном из расчета метотрексат в дозе 50 мг/м2 площади тела и мифепристон однократно 600 мг, аналогичные результаты были получены в ходе работы A.G. Mitra и соавт. (2000) [20].
Результаты нашего исследования показывают, что предложенная нами схема лечения шеечной беременности достаточно эффективна и практически не вызывает осложнений. Побочное действие данного препарата наблюдалось только у 2 больных из 20 и выражалось в виде афтозного стоматита и гингивита, а также незначительного выпадения волос. На фоне массивной противогрибковой терапии орунгалом данные симптомы быстро купировались.
На фоне лечения метотрексатом особое внимание уделялось динамическому наблюдению за результатами анализов крови (развернутый клинический и биохимический анализы крови с электролитами и гемостазиограм-ма) и мочи, так как метотрексат относится к группе противоопухолевых препаратов и может негативно сказываться на работе внутренних органов. Однако на фоне лечения ни в одном случае не отмечено существенных отклонений в анализах от нормативных показателей.
Рис. 1. Плодное яйцо, вросшее в шейку матки
Рис. 3. Ангиография левой маточной артерии до (А) и после (Б)
На фоне проводимого нами цитостатического лечения у 31 пациентки удалось добиться снижения уровня р-ХГ в сыворотке крови (<7000 МЕ/л) и значительного уменьшения васкуляризации в области хориона по данным доп-плерографии.
У 8 пациенток с шеечной беременностью большого срока (до 9-10 нед), интенсивным кровотоком в области прикрепления хориона и признаками его инвазии в строму шейки матки была выполнена рентгенохирургическая селективная эмболизация маточных артерий с последующей резектоско-пией и удалением плодного яйца из шейки матки (рис. 3). У 7 женщин эмболизация выполнялась из традиционного феморального доступа, в 1 случае — через правую лучевую артерию. Во всех 8 случаях через 10-20 мин после эмбо-лизации пациенткам выполняли гистерорезектоскопию
Рис. 2. Магнитно-резонансная томография перед проведением эмболизации маточных артерий
с удалением плодного яйца. Эмболизацию осуществляли фрагментами желатиновой губки кубической формы 2-3 мм.
Интраоперационная кровопотеря во время удаления плодного яйца после эмболизации маточных артерий колебалась от 10 до 40 мл. Только у 1 пациентки после эм-болизации отмечался выраженный болевой синдром на протяжении 48 ч, купированный нестероидными противовоспалительными препаратами. Через 1 мес после операции у 7 женщин после эмболизации маточных артерий была проведена ангиография с помощью компьютерного томографа. У 4 (57,1%) пациенток отмечалась полная реканализация маточных артерий, у 2 (28,6%) — проходимость маточной артерии только с одной стороны и только в 1 (14,3%) случае сохранялась окклюзия обеих маточных артерий.
Проведенная цитостатическая терапия и использование селективной эмболизации маточных артерий позволили выполнить малоинвазивное хирургическое лечение с минимальной интраоперационной кровопотерей и сохранить репродуктивную функцию у 47 пациенток. Проводили инструментальное удаление плодного яйца из шейки матки, выскабливание полости и шейки матки, диагностическую гистероскопию, гистерорезектоскопию, коагуляцию ложа хориона. Подобный метод органосо-храняющего лечения при шеечной беременности использовали также А.Н. Стрижаков и соавт. (2001) [7].
В работах разных авторов предлагаются другие методы хирургического лечения данной патологии. Так, Е.В. Федорова (2002) предлагает проводить вакуум-аспирацию плодного яйца без расширения цервикаль-ного канала, лазерную вапоризацию хориального ложа и обструкцию катетером Фолея [9]. А.И. Ищенко и соавт. (2003) в качестве малоинвазивного хирургического лечения шеечной беременности предлагают проведение лапароскопии и временное клипирование внутренних подвздошных артерий (на 30 мин), ваккум-аспирацию плодного яйца без расширения цервикального канала и тампонаду цервикального канала катетером Фолея [3]. Общее время операции при таком методе составляет около 70 мин и требует эндотрахеального наркоза, тогда как в нашем исследовании операция занимала в среднем 20 мин и проводилась под внутривенным наркозом, что позволяло значительно сократить реабилитационный период у данного контингента женщин.
ЗАКЛЮЧЕНИЕ
Таким образом, на основании проведенных исследований можно сделать вывод, что цитостатическая терапия метотрексатом не оказывает выраженного отрицательного влияния на организм и может использоваться в качестве подготовки к органосохраняющему лечению как наиболее безопасный метод. Новый взгляд на оказание медицинской помощи пациенткам с эктопической беременностью заключается во внедрении в клиническую практику и использовании на всех этапах оптимального
алгоритма обследования и лечения с использованием высоких медицинских технологий. Результаты органосохра-няющего лечения пациенток с шеечной беременностью демонстрируют высокую эффективность дифференцированного подхода к ведению этого контингента больных с использованием предоперационной химиотерапии под контролем уровней р-ХГЧ, показателей крови и состояния хориона и эмбриона в сочетании с применением мало-инвазивных хирургических методик удаления плодного яйца и коагуляции его ложа.
Отсюда следует, что данный метод лечения оптимален при данной патологии. Проведение гистерорезектоско-пического удаления плодного яйца на фоне цитостатиче-ской терапии метотрексатом в сочетании с лейковорином, а в ряде случаев с эмболизацией маточных артерий позволяет сохранить репродуктивную функцию у женщин с шеечной локализацией плодного яйца.
У женщин с шеечной беременностью в анамнезе преобладают хирургические вмешательства, связанные с травматизацией шейки матки и расширением цервикального канала: предшествующие аборты (70,5%), гистероскопия и диагностическое выскабливание эндометрия (40%), что является одним из важных факторов риска возникновения шеечной беременности. Применение методов ВРТ сопряжено с увеличением риска шеечной имплантации плодного яйца.
Комплексное динамическое наблюдение пациенток с шеечной беременностью должно включать МРТ органов малого таза, УЗИ с цветным допплеровским картированием, определение р-ХГЧ в сыворотке крови, клинический и биохимический анализы крови, гемостазиограмму, выполняемые каждые 2-3 дня, что позволит избежать связанных с применением цитостатической терапии осложнений или выявить их на ранних стадиях и определить оптимальный срок безопасного удаления плодного яйца.
Применение ангиохирургической селективной эм-болизации маточных артерий у пациенток с признаками врастания хориона в строму шейки матки в сочетании с выраженным кровотоком в этой области обеспечивает минимальную интраоперационную кровопотерю и сохранение детородной функции у женщин репродуктивного возраста.
СВЕДЕНИЯ ОБ АВТОРАХ
ФГБУ «Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, Москва: Козаченко Андрей Владимирович — доктор медицинских наук, ведущий научный сотрудник гинекологического отделения E-mail: [email protected]
Акинфиев Дмитрий Михайлович — эндоваскулярный хирург отделения лучевой диагностики E-mail: [email protected]
Адамян Лейла Владимировна — академик РАН, доктор медицинских наук, профессор, главный специалист по акушерству и гинекологии Министерства здравоохранения РФ, заместитель директора по научной работе, руководитель отделения оперативной гинекологии E-mail: [email protected]
Яроцкая Екатерина Львовна — доктор медицинских наук, заведующая отделом международного сотрудничества
ЛИТЕРАТУРА
1. Адамян Л.В., Козаченко А.В., Зурабиани З.Р., Данилов
A.Ю. Современные подходы к хирургическому лечению внематочной беременности // Эндоскопия в диагностике, лечении и мониторинге женских болезней / под ред.
B.И. Кулакова, Л.В. Адамян. М., 2000. С. 533-556.
2. Давыдов А.И., Шахламова М.Н., Стрижакова М.А. Внематочная беременность // Вопр. гин. акуш. и перинатол. 2003. Т. 2. № 3. С. 45-56.
3. Ищенко А.И., Липман А. Д. и др. Возможности малоинва-зивной хирургии в лечении больных шеечной беременностью // Вопр. гин. акуш. перинатол. 2004. Т 3, № 3.
C. 2-16.
4. Кулаков В.И. Репродуктивное здоровье населения России // Акуш. и гин. 2002. № 2. С. 4-7.
5. Лехтман М.Н. Врачебная тактика при шеечной беременности // Акуш. и гин. 1973. № 6. С. 57-59.
6. Радзинский В.Е., Духин А.О. Репродуктивное здоровье женщин после хирургического лечения гинекологических заболеваний : сборник научных трудов. М. : РУДН, 2004.
7. Стрижаков А.Н., Давыдов А.И., Белоцерковцева Л.Д. Трансвагинальная эхография : атлас. М. : Медицина,
2001. 154 с.
8. Сумовская А.Е., Вахламова И.В., Хехонская М.Л. Возможности сохранения репродуктивной функции у женщин с шеечной беременностью // Акуш. и гин. 2000. № 2. С. 57.
9. Федорова Е.В., Липман А.Д. Применение цветного допле-ровского картирования и доплерометрия в гинекологии. М. : Видар-М, 2002. 98 с.
10. Barnhart K., Esposito M., Coutifaris C. An update on the medical treatment of ectopic pregnancy // Obstet. Gynecol. Clin. North Am. 2000. Vol. 27. P. 653-667.
11. Cepni I., Ocal P., Erkan S. et al. Conservative treatment of cervical ectopic pregnancy with transvaginal ultrasound-guided aspiration and single-dose methotrexate // Fertil. Steril. 2004. Vol. 81. P. 1130-1132.
12. Dicer D., Feldberg D., Samuel N. et al. Etiology of cervical pregnancy: association with abortion, pelvic pathology, lUDs and Asherman’s syndrome // J. Reprod. Med. 1985. Vol. 30. P. 25-27.
13. Durston W. E., Carl M. L. et al. Ultrasound availability in the evaluation of ectopic pregnancy in the ED: comparison of approaches // Am. J. Emerg. Med. 2000. Vol. 18. P. 408-417.
14. Goldman G.A.., Fisch B., Ovadia S., Tadir Y. Heterotopic pregnancy after assisted reproductive technologies // Obstet. Gynecol. Surv. 1992. Vol. 47, N 4. P. 217-221.
15. Gun M., Mavrogiorgis M. Cervical ectopic pregnancy: A case report and literature review // Ultrasound Obstet. Gynecol.
2002. Vol. 19. P. 297-301.
16. Karmakar S., Das C. Modulation of ezrin and E-cadherin expression by IL-1beta and TGF-beta1 in human tropho-blasts // J. Reprod. Immunol. 2004. Vol. 64, N 1-2. P. 9-29.
17. Katz V.L., Lentz G.M., Lobo R.A., Gershenson DM. Comprehensive Gynecology. 5th ed. Philadelphia, Pa : Mosby, 2007.
18. Kim T.D. Clinical Outcomes of Patients treated for Cervical Pregnancy with or without Methotrexate // J. Korean Med. Sci. 2004. Vol. 19. P. 848-852.
19. Lehner R., Kucera E., Jirecek S. et al. Ectopic pregnancy // Arch. Gynecol. Obstet. 2000. Vol. 263. P. 87-92.
20. Mitra A. G., Harris-Owens M. Conservative medical management of advanced cervical ectopic pregnancies // Obstet. Gynecol. Surv. 2000. Vol. 55. P. 385-389.
21. Payne S., Duge J., Bradbury W. Ectopic pregnancy concomitant with twin intrauterine pregnancy. A case report // Obstet. Gynecol. 1971. Vol. 38. P. 905-906.
22. Predanic M. Differentiating tubal abortion from viable ectopic pregnancy with serum CF-125 and beta-human chorionic gonadotropin determination // Fertil. Steril. 2000. Vol. 73. P. 522-525.
23. Robertson S., Grant A. Combined intra-uterine and extrauterin pregnancy in two patients treated with human pituitary gоnadotropins // Aust. N. Z. J. Obstet. Gynecol. 1972. Vol. 12, N 2. P. 253-254.
24. Rodriguez L., Takacs P., Kang L. Single-dose methotrexate for the management of interstitial ectopic pregnancy // Int. J. Gynecol. Obstet. 2004. Vol. 84. P. 271-272.
25. Tawfiq A., Agameya A. F., Claman P. Predictors of treatment failure for ectopic pregnancy treated with single-dose methotrexate // Fertil. Steril. 2000. Vol. 74. P. 877-880.
26. Tay J.I., Moore J., Walker J.J. Ectopic pregnancy // BMJ. 2000. Vol. 320. P. 916-919.
27. Parker V.L., Srinivas M. Non-tubal ectopic pregnancy // Arch. Gynecol. Obstet. 2016. Vol. 294, N 1. P. 19-27.
28. English D., Verma U., Yasin S. Conservative management of a 20-week cervical ectopic pregnancy with placenta percreta // Arch. Gynecol. Obstet. 2013. Vol. 288, N 1. P. 225-228.
29. Aboulfoutouh I.I., Youssef M.A., Zakaria A.E. et al. Cervical twin ectopic pregnancy after in vitro fertilization-embryo transfer (IVF-ET): case report // Gynecol. Endocrinol. 2011. Vol. 27, N 12. P. 1007-1009.
30. Vitner D., Lowenstein L., Deutsch M. et al. Dilation and curettage: successful treatment for a heterotopic intrauterine and a twin cervical pregnancy // Isr. Med. Assoc. J. 2011. Vol. 13, N 2. P. 115-6.
31. Breton P., Garcés M., Orós D. et al. Conservative management of cervical ectopic pregnancy // Ginecol. Obstet. Mex. 2012. Vol. 80, N 8. P. 514-520.
32. Shavell V.I., Abdallah M.E., Zakaria M.A. et al. Misdiagnosis of cervical ectopic pregnancy // Arch. Gynecol. Obstet. 2012. Vol. 285, № 2. P. 423-426.
33. Headley A. Management of cervical ectopic pregnancy with uterine artery embolization: a case report // J. Reprod. Med. 2014. Vol. 59, N 7-8. P. 425-428.
34. Hu J., Tao X., Yin L., Shi Y. Successful conservative treatment of cervical pregnancy with uterine artery embolization followed by curettage: a report of 19 cases // BJOG. 2016. Vol. 123, suppl. 3. P. 97-102.
причины, симптомы, диагностика и лечение
Шеечная беременность — гестационный период, во время которого имплантация плодного яйца и дальнейшее его развитие осуществляется в шеечном канале матки. Шеечная беременность относится к формам дистально эктопической беременности. Симптоматика развития аномального процесса заключается в кровотечениях различной степени тяжести: от скудных, мажущих выделений до обильных. Для диагностирования шеечной беременности применяют УЗ-исследование и гинекологический осмотр. При визуализации внематочной шеечной беременности показано проведение экстирпации матки.
Содержание статьи:
В гинекологии выделяют дистальные и проксимальные формы внематочной шеечной беременности. К дистальному типу гестации относится шеечная и перешеечно-шеечная беременность, к проксимальному — трубная, брюшная, яичниковая. Формы внематочной беременности шеечного и перешеечно-шеечного типа — достаточно редкое явление в современной гинекологии. Шеечная беременность подразумевает прикрепление плодного яйца в шеечном канале. При перешеечно-шеечной форме гестации имплантация происходит в зоне перешейка.
Развитие шеечной беременности влечет за собой высокий риск необратимых последствий для женщины, вплоть до летального исхода. Внутреннее кровотечение и септическое поражение — вот основная опасность для жизни при шеечной внематочной беременности.
Причины возникновения шеечной беременности
Основная причина появления шеечной беременности состоит в дефектном состоянии эндометрия, а также незрелости трофобласта. Данные факторы обуславливают невозможность прикрепления оплодотворенной яйцеклетки в теле матки. Кроме того измененный миометрий служит для дальнейшего развития шеечной беременности. Трансформированные ткани миометрия возникают из-за таких причин, как:
- сложные роды с травмами и разрывами влагалища, вульвы, промежности;
- хирургические аборты;
- гинекологические выскабливания;
- эндометриты;
- истмико-цервикальная недостаточность;
- миома матки;
- синдром Ашермана;
- проведение ЭКО.
Трофобластическая незрелость способствует проникновению бластоцисты в цервикальный канал, вследствие чего плодное яйцо не имеет возможности прикрепиться в теле матки.
Шеечная беременность может развиваться до 8-12 недель, перешеечно-шеечная беременность — до 16-24 недель. В редких случаях дистальная эктопическая форма гестации может иметь развитие до конца положенного срока.
Симптомы щеечной беременности
Клинические признаки шеечной беременности зависят от срока беременности и уровня имплантации плодного яйца.
Симптомы шеечной беременности возникают после задержки менструации и проявляются в виде кровянистых выделений. Их характер может быть скудный, мажущий и даже до интенсивных кровотечений из половых путей. Болевой синдром при шеечной беременности отсутствует.
Зрелые сетки кровеносных сосудов и варикозных узлов зоны шейки матки обуславливают появление неожиданного кровотечения, ДВС-синдрома, геморрагичечкого шока. Данные клинические признаки носят угрожающий характер для жизни женщины.
При перешеечно-шеечной беременности отсутствует выраженная симптоматика. Во II триместре, зачастую, ее деффернцируют как предлежание плаценты, что не является таковым в действительности.
Диагностика шеечной беременности
Во время проведении диагностических исследований необходимо дифференцировать шеечную беременность от иных патологий:
- миома;
- фибромиома матки;
- выкидыш.
Миома матки (фибромиома) характеризуется отсутствием положительного теста на беременность и для нее не характерна задержка менструации. При самопроизвольном аборте появляется болевой синдром низа живота и крестцевидной зоны, а также присутствуют схваткообразные боли.
Для диагностики шеечной внутриматочной беременности проводят гинекологическое исследование, благодаря которому выявляют цианоз шейки матки, смещение наружного зева и плодного яйца к стенкам шеечного канала. Размеры шейки матки увеличены и превосходят объем тела матки. При инструментальном отделении и пальпации плодного яйца отмечается кровотечение.
Шеечная беременность, УЗИ позволяет определить расширение шеечного канала, внутри которого дифференцируют плодное яйцо, очень хорошо различима во время этого обследования. Также во время проведения УЗ-исследования выявляют присутствие плацентарной ткани цервикального канала, гиперэхогенность эндометрия.
В нередких случаях диагностика шеечной беременности проводится во время операции по выскабливанию матки. Данное хирургическое вмешательство проходит по клиническим показаниям, указывающим на самопроизвольный аборт. При операции изъятие плодного яйца проходит затруднительно, наблюдается кровотечение во время выскабливания и после операции; диагностируется кратерообразное углубление в стенки матки.
При перешеечно-шеечной форме внематочной беременности отсутствуют клинические признаки во время проведения влагалищной диагностики. Предположить такой вид дистальной беременности можно посредством наблюдения кровянистых выделений из влагалища. С увеличением гестационного срока кровотечения носят обильный характер, боль отсутствует.
Лечение шеечной беременности
Первоначально, после диагностики и выявления шеечной беременности, женщину в срочном порядке госпитализируют. Дальнейшее лечение заключается в купировании кровотечения. Для этого используют тугую тампонаду влагалища, которую пришивают по бокам. Также накладывают циркулярный шов в зону шейки матки, вводят катетер Фолея в шеечный канал. Во время лечения шеечной беременности также применяют эмболизацию разветвлений артерий матки, а также перевязывают внутренние подвздошные артерии. Такие методы позволяют удалить плодное яйцо.
В индивидуальных случаях выполняют экстирпацию матки. Данный метод лечения проводится в индивидуальных клинических случаях, когда невозможно купировать кровотечение и сохранить органы. Экстирпация матки показана при отсутствии положительной динамики после проведения хирургических манипуляций.
Профилактика шеечной беременности
Для предотвращения шеечной беременности женщинам необходимо тщательно следить за собой и здоровьем половой системы организма. Для этого стоит выполнять профилактические меры:
- правильное использование контрацепции;
- избежание нежелательной беременности и проведения абортов;
- своевременное лечение гинекологических заболеваний;
- ведение учета менструального цикла, чтобы на ранней стадии можно было дифференцировать патологию;
- при внутриматочных операциях необходимо выполнять полноценную реабилитацию, в том числе придерживаться полового покоя.
Также необходимо вести беременность у квалифицированного и опытного врача-гинеколога, чтобы распознать и вовремя предотвратить тяжелые последствия процесса шеечной беременности. Если соблюдать все вышеперечисленные методы, то риск возникновения заболевания сводится практически к нулю.
Диагностика и ведение внематочной беременности шейки матки
J Hum Reprod Sci. 2013 октябрь-декабрь; 6 (4): 273–276.
Света Сингх
Отделение акушерства и гинекологии, Академия медицинских наук Шри Утрадом Тирунал, Ваттапара, Тривандрам, Керала, Индия
Отделение акушерства и гинекологии, Шри Утрадом Тирунал, Академия медицинских наук Керала, Индия
Адрес для корреспонденции: Доктор Света Сингх, акушерство и гинекология, Всеиндийский институт медицинских наук, Бхубанешвар, Одиша, Индия.Электронная почта: moc.liamtoh@hgnistewsПоступила в редакцию 25 апреля 2013 г .; Пересмотрено 9 июня 2013 г .; Принято 3 сентября 2013 г.
Авторские права: © Journal of Human Reproductive SciencesЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение в любых средний при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Шейная внематочная беременность (ЦМ) — редкое заболевание с частотой менее 0.1% всех внематочных беременностей. Это связано с высоким потенциалом заболеваемости и смертности. Требуется своевременное вмешательство, чтобы сохранить фертильность и избежать необходимости гистерэктомии. Сообщается о случае ХП и обсуждаются проблемы диагностики и лечения.
КЛЮЧЕВЫЕ СЛОВА: Шейная внематочная беременность, магнитно-резонансная томография, трансабдоминальное УЗИ, трансвагинальное УЗИ
ВВЕДЕНИЕ
Шейная внематочная беременность (КП) составляет менее 1% всех беременностей, с оценочной частотой от одной из 2500 до один из 18000.[1,2] В прошлом ХП был связан со значительным кровотечением и лечился предположительно гистерэктомией. Улучшенное разрешение УЗИ и более раннее выявление этих беременностей привели к разработке более консервативных методов лечения, которые пытаются снизить заболеваемость и сохранить фертильность. Учитывая редкость этого состояния, даже сегодня изучается наиболее эффективный метод лечения. Здесь представлен случай ХП, подчеркивающий успешную диагностику, лечение и проблемы этого редкого состояния.
ДЕЛО
32-летняя женщина, параграф 1, обратилась с жалобой на легкую боль в животе и небольшое кровотечение из влагалища в течение 5 дней. Другой соответствующий анамнез включал аменорею продолжительностью 8 недель с положительным результатом теста на беременность в моче, после чего у нее было вагинальное кровотечение в течение 12 дней. Она предположила, что сделала полный аборт и не обращалась за медицинской помощью. Когда кровянистые выделения возобновились через 3 недели, она обратилась в больницу. Ее предыдущий менструальный цикл был регулярным. У нее был один ребенок, зачатый посредством внутриматочной инсеминации (IUI) и родившийся через нижний сегмент матки (LSCS) 3 года назад.Противозачаточные средства в анамнезе не использовались. От влагалищного обследования отказалась.
Трансабдоминальное и трансвагинальное ультразвуковое исследование (TVS) выявило раздутый цервикальный канал с гестационным мешком размером 4,7 см × 4,1 см [] и пустую матку с утолщенным эндометрием [] соответственно. В мешочке находился плод с длиной крупа в макушке 2,33 см, что соответствует сроку беременности 9 недель [] с наличием сердечной деятельности [Видео 1]. Был поставлен предположительный диагноз ХП. Магнитно-резонансная томография (МРТ) использовалась для подтверждения диагноза ХП и исключения беременности из-за рубца на матке.Результаты МРТ включали типичную форму песочных часов матки с утолщенным эндометрием, раздутую шейку матки, содержащую гестационный мешок с полюсом плода и закрытым внутренним зевом []. Таким образом, диагноз ХП подтвердился.
Трансабдоминальный ультразвуковой срез, показывающий типичную форму песочных часов матки размером 8,98 см с раздутым цервикальным каналом, содержащим гестационный мешок размером 4,7 см × 4,1 см
Трансвагинальный ультразвуковой срез, показывающий утолщенный эндометрий размером 2.1 см
Трансабдоминальный ультразвуковой срез, показывающий полюс плода с длиной крупа коронки 2,33 см
Т2-взвешенный сагиттальный разрез таза, показывающий гестационный мешок с полюсом плода в шейке матки (стрелка) и конфигурацией матки в виде песочных часов
Однократная внутримышечная доза метотрексата 50 мг была введена на следующий день, а ручная вакуум-аспирация (MVA) была выполнена на третий день. Тампонада шейки матки выполнялась с помощью катетера Фолея с наполнением его луковицы 30 мл физиологического раствора.Через 4 недели наблюдения у пациента не было симптомов, и на обзорном TVS, показавшем организованный сгусток крови размером 3,3 см × 2,4 см в цервикальном канале []. Через шесть недель после процедуры у пациентки возобновились менструации, и обзорное сканирование показало рассасывающийся тромб размером 2,6 см × 1,3 см.
Обзор трансвагинального ультразвукового исследования через 4 недели, показывающий отсутствие частей плода с организованным сгустком крови размером 3,3 см × 2,4 см
ОБСУЖДЕНИЕ
Результаты CP из-за имплантации оплодотворенной яйцеклетки в эндоцервикальный канал ниже уровня внутреннего зева с зарегистрированная заболеваемость менее 0.1% всех беременностей. [1,2] Даже при использовании расширенных диагностических методов и снижении текущего уровня материнской смертности ХП остается опасным для жизни состоянием [3]. Хотя предрасполагающие факторы, такие как повреждение эндометрия после выскабливания или хронический эндометрит, лейомиома, внутриматочные спирали, оплодотворение in vitro, и первичная эмбриональная аномалия вовлечены в патогенез ХП, редкость этого состояния помешала проведению каких-либо ретроспективных исследований, а связь ХП при всех этих факторах остается слабым.[4,5]
Варианты лечения ХП можно разделить на пять категорий: [1]
Тампонада с катетером Фолея: использование катетера Фолея, осторожно помещенного за наружный зев, с последующим надуванием баллончика с помощью 30 мл физиологического раствора использовались в основном после других методов (например, кюретажа), что приводило к кровотечению. Тампонада с тампоном не очень полезна
Уменьшение кровоснабжения: это может быть выполнено с помощью шейного серкляжа, вагинальной перевязки шейных артерий, перевязки маточной артерии, перевязки внутренней подвздошной артерии и ангиографической эмболизации шейной, маточной или внутренней подвздошной артерий. .Обычно это делается при подготовке к хирургической терапии, такой как выскабливание, или вместе с химиотерапией в качестве консервативного метода лечения, направленного на сохранение фертильности в будущем. Эмболизация в основном используется как «спасательная» терапия, когда обильное кровотечение следует за другими консервативными методами, такими как химиотерапия.
Хирургическое удаление трофобласта: выскабливание и гистерэктомия — классические методы хирургического иссечения ткани трофобласта. Выскабливание — это старинный метод сохранения фертильности, но при этом существует риск кровотечения.Поэтому его использовали в сочетании с механическими методами, такими как перевязка шейной артерии и тампонада. Первичная гистерэктомия по-прежнему может быть предпочтительным методом лечения при неизлечимом кровотечении, диагнозе ХП во втором или третьем триместре и, возможно, во избежание экстренного хирургического вмешательства и переливания крови у женщины, не желающей фертильности. В обзоре 100% ХП после 12 недель беременности в конечном итоге потребовали гистерэктомии. CP.Обе эти процедуры требуют навыков и опыта.
Системная химиотерапия: наиболее часто используемым агентом является метотрексат, применяемый в однократной или многократной дозе, с фолиевой кислотой или без нее. Однако метотрексат может вызывать угнетение функции костного мозга, желудочно-кишечные расстройства и повышение уровня печеночных трансаминаз. Недавно комбинация перевязки маточной артерии с помощью лапароскопии с последующей гистероскопической местной эндоцервикальной резекцией для удаления ЦП была описана как альтернативная терапия, сохраняющая фертильность.[6]
У клинически стабильных пациентов, если ультразвуковые измерения не показывают сердечной активности и гестационный период менее 9 недель, можно попробовать системный метотрексат. [1] Гестационный период более 9 недель при наличии сердечной активности, продемонстрированной на УЗИ у клинически стабильного пациента, может потребовать добавления внутриамниотического хлорида калия в дополнение к системному метотрексату [1]. Диагноз второго или третьего триместра может потребовать гистерэктомии. У пациента с кровотечением варианты лечения — тампонада баллоном Фолея, перевязка крупных сосудов или ангиографическая эмболизация с гистерэктомией, предназначенная для неизлечимого кровотечения.[1] Часто для завершения CP используется более одного метода. [1]
Лечение метотрексатом пациентов с жизнеспособным или нежизнеспособным ХП при сроке беременности <12 недель имеет высокий процент успеха (> 91%) для сохранения матки [7]. Хотя внутриамниотическая инстилляция хлорида калия рекомендуется при сердечной деятельности, процедура требует высокого уровня навыков и знаний и связана с риском кровотечения.[1] Поэтому в нашем случае мы выбрали для лечения пациента системный метотрексат с последующей MVA и тампонадой шейки матки, поскольку это был наименее инвазивный метод.
Важно различать ХП, аборт шейки матки и беременность со рубцом на матке. В 2002 году были сформулированы следующие рекомендации по ультразвуковой диагностике внематочной беременности в пределах рубца после кесарева сечения: [8] (а) пустая полость матки и цервикальный канал, (б) развитие гестационного мешка в передней части нижнего отдела позвоночника. сегмент матки и (c) отсутствие здорового миометрия между мочевым пузырем и гестационным мешком.Хотя в ее анамнезе была ВМИ, которая является фактором риска ХП [9], и мы могли исключить аборт шейки матки из-за наличия сердечной деятельности, было трудно исключить возможность беременности из-за рубца на матке из-за предшествующей LSCS.
Сообщается, что специфичность трехмерной (3D) ультразвуковой визуализации лучше, чем при двумерном (2D) сканировании, поскольку трехмерное изображение включает дополнительный коронарный срез, что невозможно при двумерной визуализации. [10] Поскольку у нас не было оборудования для 3D-сканирования, мы использовали МРТ для подтверждения диагноза ХП, поскольку характеристики тканей лучше с помощью МРТ по сравнению с ультразвуком, особенно в таких сомнительных случаях, как этот.[11,12] Результаты МРТ CP включают: [11] (a) наличие массы с неоднородной интенсивностью сигнала и (b) частичный или полный темный край на T2-взвешенных изображениях. В заключение описывается случай ХП, при котором для диагностики использовались мультимодальные исследования, которые помогли последующему лечению, что привело к успешному сохранению фертильности.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
ССЫЛКИ
1.Лиман Л.М., Вендланд КЛ. Шейная внематочная беременность. Диагностика с помощью эндовагинального ультразвукового исследования и успешного лечения метотрексатом. Arch Fam Med. 2000; 9: 72–7. [PubMed] [Google Scholar] 2. Cepni I, Ocal P, Erkan S, Erzik B. Консервативное лечение внематочной беременности шейки матки с трансвагинальной аспирацией под ультразвуковым контролем и однократной дозой метотрексата. Fertil Steril. 2004. 81: 1130–2. [PubMed] [Google Scholar] 3. Mashiach S, Admon D, Oelsner G, Paz B, Achiron R, Zalel Y. Серкляж шейки матки Широдкар может быть методом выбора при шейной беременности.Hum Reprod. 2002; 17: 493–6. [PubMed] [Google Scholar] 4. Spitzer D, Steiner H, Graf A, Zajc M, Staudach A. Консервативное лечение шейной беременности путем выскабливания и местной инъекции простагландина. Hum Reprod. 1997; 12: 860–6. [PubMed] [Google Scholar] 5. Fylstra DL, Coffey MD. Лечение шейной беременности серкляжем, выскабливанием и баллонной тампонадой. Отчет о трех случаях. J Reprod Med. 2001; 46: 71–4. [PubMed] [Google Scholar] 6. Kung FT, Lin H, Hsu TY, Chang CY, Huang HW, Huang LY и др. Дифференциальная диагностика подозрения на шейную беременность и консервативное лечение с комбинацией лапароскопической перевязки маточной артерии и гистероскопической эндоцервикальной резекции.Fertil Steril. 2004; 81: 1642–9. [PubMed] [Google Scholar] 7. Kung FT, Chang SY. Эффективность лечения метотрексатом при жизнеспособных и нежизнеспособных шейных беременностях. Am J Obstet Gynecol. 1999; 181: 1438–44. [PubMed] [Google Scholar] 8. Голландия MG, Bienstock JL. Рецидивирующая внематочная беременность при кесаревом сечении. Obstet Gynecol. 2008; 111: 541–5. [PubMed] [Google Scholar] 9. Weyerman PC, Verhoeven AT, Alberda AT. Шейная беременность после оплодотворения in vitro и переноса эмбриона. Am J Obstet Gynecol.1989. 161: 1145–6. [PubMed] [Google Scholar] 10. Руано Р., Рея Ф., Пиконе О, Шопен Н., Перейра П.П., Беначи А. и др. Трехмерная ультразвуковая диагностика шейной беременности. Клиники (Сан-Паулу) 2006; 61: 355–8. [PubMed] [Google Scholar] 11. Окамото Ю., Танака Ю.О., Нишида М., Цунода Х., Йошикава Х., Итаи Ю. МРТ шейки матки: корреляция между визуализацией и патологией. Рентгенография. 2003. 23: 425–45. [PubMed] [Google Scholar] 12. Катаока М.Л., Тогаши К., Кобаяси Х., Иноуэ Т., Фуджи С., Кониси Дж.Оценка внематочной беременности с помощью магнитно-резонансной томографии. Hum Reprod. 1999; 14: 2644–50. [PubMed] [Google Scholar]Диагностика и ведение шейной внематочной беременности
J Hum Reprod Sci. 2013 октябрь-декабрь; 6 (4): 273–276.
Света Сингх
Отделение акушерства и гинекологии, Академия медицинских наук Шри Утрадом Тирунал, Ваттапара, Тривандрам, Керала, Индия
Отделение акушерства и гинекологии, Шри Утрадом Тирунал, Академия медицинских наук штата Керала, Индия
Адрес для корреспонденции: Dr.Света Сингх, акушерство и гинекология, Всеиндийский институт медицинских наук, Бхубанешвар, Одиша, Индия. Электронная почта: moc.liamtoh@hgnistewsПоступила в редакцию 25 апреля 2013 г .; Пересмотрено 9 июня 2013 г .; Принято 3 сентября 2013 г.
Авторские права: © Journal of Human Reproductive SciencesЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение в любых средний при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Шейная внематочная беременность (ЦМ) — редкое заболевание, частота встречаемости которого составляет менее 0,1% от всех внематочных беременностей. Это связано с высоким потенциалом заболеваемости и смертности. Требуется своевременное вмешательство, чтобы сохранить фертильность и избежать необходимости гистерэктомии. Сообщается о случае ХП и обсуждаются проблемы диагностики и лечения.
КЛЮЧЕВЫЕ СЛОВА: Шейная внематочная беременность, магнитно-резонансная томография, трансабдоминальное УЗИ, трансвагинальное УЗИ
ВВЕДЕНИЕ
Шейная внематочная беременность (КП) составляет менее 1% всех беременностей, с оценочной частотой от одной из 2500 до один из 18000.[1,2] В прошлом ХП был связан со значительным кровотечением и лечился предположительно гистерэктомией. Улучшенное разрешение УЗИ и более раннее выявление этих беременностей привели к разработке более консервативных методов лечения, которые пытаются снизить заболеваемость и сохранить фертильность. Учитывая редкость этого состояния, даже сегодня изучается наиболее эффективный метод лечения. Здесь представлен случай ХП, подчеркивающий успешную диагностику, лечение и проблемы этого редкого состояния.
ДЕЛО
32-летняя женщина, параграф 1, обратилась с жалобой на легкую боль в животе и небольшое кровотечение из влагалища в течение 5 дней. Другой соответствующий анамнез включал аменорею продолжительностью 8 недель с положительным результатом теста на беременность в моче, после чего у нее было вагинальное кровотечение в течение 12 дней. Она предположила, что сделала полный аборт и не обращалась за медицинской помощью. Когда кровянистые выделения возобновились через 3 недели, она обратилась в больницу. Ее предыдущий менструальный цикл был регулярным. У нее был один ребенок, зачатый посредством внутриматочной инсеминации (IUI) и родившийся через нижний сегмент матки (LSCS) 3 года назад.Противозачаточные средства в анамнезе не использовались. От влагалищного обследования отказалась.
Трансабдоминальное и трансвагинальное ультразвуковое исследование (TVS) выявило раздутый цервикальный канал с гестационным мешком размером 4,7 см × 4,1 см [] и пустую матку с утолщенным эндометрием [] соответственно. В мешочке находился плод с длиной крупа в макушке 2,33 см, что соответствует сроку беременности 9 недель [] с наличием сердечной деятельности [Видео 1]. Был поставлен предположительный диагноз ХП. Магнитно-резонансная томография (МРТ) использовалась для подтверждения диагноза ХП и исключения беременности из-за рубца на матке.Результаты МРТ включали типичную форму песочных часов матки с утолщенным эндометрием, раздутую шейку матки, содержащую гестационный мешок с полюсом плода и закрытым внутренним зевом []. Таким образом, диагноз ХП подтвердился.
Трансабдоминальный ультразвуковой срез, показывающий типичную форму песочных часов матки размером 8,98 см с раздутым цервикальным каналом, содержащим гестационный мешок размером 4,7 см × 4,1 см
Трансвагинальный ультразвуковой срез, показывающий утолщенный эндометрий размером 2.1 см
Трансабдоминальный ультразвуковой срез, показывающий полюс плода с длиной крупа коронки 2,33 см
Т2-взвешенный сагиттальный разрез таза, показывающий гестационный мешок с полюсом плода в шейке матки (стрелка) и конфигурацией матки в виде песочных часов
Однократная внутримышечная доза метотрексата 50 мг была введена на следующий день, а ручная вакуум-аспирация (MVA) была выполнена на третий день. Тампонада шейки матки выполнялась с помощью катетера Фолея с наполнением его луковицы 30 мл физиологического раствора.Через 4 недели наблюдения у пациента не было симптомов, и на обзорном TVS, показавшем организованный сгусток крови размером 3,3 см × 2,4 см в цервикальном канале []. Через шесть недель после процедуры у пациентки возобновились менструации, и обзорное сканирование показало рассасывающийся тромб размером 2,6 см × 1,3 см.
Обзор трансвагинального ультразвукового исследования через 4 недели, показывающий отсутствие частей плода с организованным сгустком крови размером 3,3 см × 2,4 см
ОБСУЖДЕНИЕ
Результаты CP из-за имплантации оплодотворенной яйцеклетки в эндоцервикальный канал ниже уровня внутреннего зева с зарегистрированная заболеваемость менее 0.1% всех беременностей. [1,2] Даже при использовании расширенных диагностических методов и снижении текущего уровня материнской смертности ХП остается опасным для жизни состоянием [3]. Хотя предрасполагающие факторы, такие как повреждение эндометрия после выскабливания или хронический эндометрит, лейомиома, внутриматочные спирали, оплодотворение in vitro, и первичная эмбриональная аномалия вовлечены в патогенез ХП, редкость этого состояния помешала проведению каких-либо ретроспективных исследований, а связь ХП при всех этих факторах остается слабым.[4,5]
Варианты лечения ХП можно разделить на пять категорий: [1]
Тампонада с катетером Фолея: использование катетера Фолея, осторожно помещенного за наружный зев, с последующим надуванием баллончика с помощью 30 мл физиологического раствора использовались в основном после других методов (например, кюретажа), что приводило к кровотечению. Тампонада с тампоном не очень полезна
Уменьшение кровоснабжения: это может быть выполнено с помощью шейного серкляжа, вагинальной перевязки шейных артерий, перевязки маточной артерии, перевязки внутренней подвздошной артерии и ангиографической эмболизации шейной, маточной или внутренней подвздошной артерий. .Обычно это делается при подготовке к хирургической терапии, такой как выскабливание, или вместе с химиотерапией в качестве консервативного метода лечения, направленного на сохранение фертильности в будущем. Эмболизация в основном используется как «спасательная» терапия, когда обильное кровотечение следует за другими консервативными методами, такими как химиотерапия.
Хирургическое удаление трофобласта: выскабливание и гистерэктомия — классические методы хирургического иссечения ткани трофобласта. Выскабливание — это старинный метод сохранения фертильности, но при этом существует риск кровотечения.Поэтому его использовали в сочетании с механическими методами, такими как перевязка шейной артерии и тампонада. Первичная гистерэктомия по-прежнему может быть предпочтительным методом лечения при неизлечимом кровотечении, диагнозе ХП во втором или третьем триместре и, возможно, во избежание экстренного хирургического вмешательства и переливания крови у женщины, не желающей фертильности. В обзоре 100% ХП после 12 недель беременности в конечном итоге потребовали гистерэктомии. CP.Обе эти процедуры требуют навыков и опыта.
Системная химиотерапия: наиболее часто используемым агентом является метотрексат, применяемый в однократной или многократной дозе, с фолиевой кислотой или без нее. Однако метотрексат может вызывать угнетение функции костного мозга, желудочно-кишечные расстройства и повышение уровня печеночных трансаминаз. Недавно комбинация перевязки маточной артерии с помощью лапароскопии с последующей гистероскопической местной эндоцервикальной резекцией для удаления ЦП была описана как альтернативная терапия, сохраняющая фертильность.[6]
У клинически стабильных пациентов, если ультразвуковые измерения не показывают сердечной активности и гестационный период менее 9 недель, можно попробовать системный метотрексат. [1] Гестационный период более 9 недель при наличии сердечной активности, продемонстрированной на УЗИ у клинически стабильного пациента, может потребовать добавления внутриамниотического хлорида калия в дополнение к системному метотрексату [1]. Диагноз второго или третьего триместра может потребовать гистерэктомии. У пациента с кровотечением варианты лечения — тампонада баллоном Фолея, перевязка крупных сосудов или ангиографическая эмболизация с гистерэктомией, предназначенная для неизлечимого кровотечения.[1] Часто для завершения CP используется более одного метода. [1]
Лечение метотрексатом пациентов с жизнеспособным или нежизнеспособным ХП при сроке беременности <12 недель имеет высокий процент успеха (> 91%) для сохранения матки [7]. Хотя внутриамниотическая инстилляция хлорида калия рекомендуется при сердечной деятельности, процедура требует высокого уровня навыков и знаний и связана с риском кровотечения.[1] Поэтому в нашем случае мы выбрали для лечения пациента системный метотрексат с последующей MVA и тампонадой шейки матки, поскольку это был наименее инвазивный метод.
Важно различать ХП, аборт шейки матки и беременность со рубцом на матке. В 2002 году были сформулированы следующие рекомендации по ультразвуковой диагностике внематочной беременности в пределах рубца после кесарева сечения: [8] (а) пустая полость матки и цервикальный канал, (б) развитие гестационного мешка в передней части нижнего отдела позвоночника. сегмент матки и (c) отсутствие здорового миометрия между мочевым пузырем и гестационным мешком.Хотя в ее анамнезе была ВМИ, которая является фактором риска ХП [9], и мы могли исключить аборт шейки матки из-за наличия сердечной деятельности, было трудно исключить возможность беременности из-за рубца на матке из-за предшествующей LSCS.
Сообщается, что специфичность трехмерной (3D) ультразвуковой визуализации лучше, чем при двумерном (2D) сканировании, поскольку трехмерное изображение включает дополнительный коронарный срез, что невозможно при двумерной визуализации. [10] Поскольку у нас не было оборудования для 3D-сканирования, мы использовали МРТ для подтверждения диагноза ХП, поскольку характеристики тканей лучше с помощью МРТ по сравнению с ультразвуком, особенно в таких сомнительных случаях, как этот.[11,12] Результаты МРТ CP включают: [11] (a) наличие массы с неоднородной интенсивностью сигнала и (b) частичный или полный темный край на T2-взвешенных изображениях. В заключение описывается случай ХП, при котором для диагностики использовались мультимодальные исследования, которые помогли последующему лечению, что привело к успешному сохранению фертильности.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
ССЫЛКИ
1.Лиман Л.М., Вендланд КЛ. Шейная внематочная беременность. Диагностика с помощью эндовагинального ультразвукового исследования и успешного лечения метотрексатом. Arch Fam Med. 2000; 9: 72–7. [PubMed] [Google Scholar] 2. Cepni I, Ocal P, Erkan S, Erzik B. Консервативное лечение внематочной беременности шейки матки с трансвагинальной аспирацией под ультразвуковым контролем и однократной дозой метотрексата. Fertil Steril. 2004. 81: 1130–2. [PubMed] [Google Scholar] 3. Mashiach S, Admon D, Oelsner G, Paz B, Achiron R, Zalel Y. Серкляж шейки матки Широдкар может быть методом выбора при шейной беременности.Hum Reprod. 2002; 17: 493–6. [PubMed] [Google Scholar] 4. Spitzer D, Steiner H, Graf A, Zajc M, Staudach A. Консервативное лечение шейной беременности путем выскабливания и местной инъекции простагландина. Hum Reprod. 1997; 12: 860–6. [PubMed] [Google Scholar] 5. Fylstra DL, Coffey MD. Лечение шейной беременности серкляжем, выскабливанием и баллонной тампонадой. Отчет о трех случаях. J Reprod Med. 2001; 46: 71–4. [PubMed] [Google Scholar] 6. Kung FT, Lin H, Hsu TY, Chang CY, Huang HW, Huang LY и др. Дифференциальная диагностика подозрения на шейную беременность и консервативное лечение с комбинацией лапароскопической перевязки маточной артерии и гистероскопической эндоцервикальной резекции.Fertil Steril. 2004; 81: 1642–9. [PubMed] [Google Scholar] 7. Kung FT, Chang SY. Эффективность лечения метотрексатом при жизнеспособных и нежизнеспособных шейных беременностях. Am J Obstet Gynecol. 1999; 181: 1438–44. [PubMed] [Google Scholar] 8. Голландия MG, Bienstock JL. Рецидивирующая внематочная беременность при кесаревом сечении. Obstet Gynecol. 2008; 111: 541–5. [PubMed] [Google Scholar] 9. Weyerman PC, Verhoeven AT, Alberda AT. Шейная беременность после оплодотворения in vitro и переноса эмбриона. Am J Obstet Gynecol.1989. 161: 1145–6. [PubMed] [Google Scholar] 10. Руано Р., Рея Ф., Пиконе О, Шопен Н., Перейра П.П., Беначи А. и др. Трехмерная ультразвуковая диагностика шейной беременности. Клиники (Сан-Паулу) 2006; 61: 355–8. [PubMed] [Google Scholar] 11. Окамото Ю., Танака Ю.О., Нишида М., Цунода Х., Йошикава Х., Итаи Ю. МРТ шейки матки: корреляция между визуализацией и патологией. Рентгенография. 2003. 23: 425–45. [PubMed] [Google Scholar] 12. Катаока М.Л., Тогаши К., Кобаяси Х., Иноуэ Т., Фуджи С., Кониси Дж.Оценка внематочной беременности с помощью магнитно-резонансной томографии. Hum Reprod. 1999; 14: 2644–50. [PubMed] [Google Scholar]Диагностика и ведение шейной внематочной беременности
J Hum Reprod Sci. 2013 октябрь-декабрь; 6 (4): 273–276.
Света Сингх
Отделение акушерства и гинекологии, Академия медицинских наук Шри Утрадом Тирунал, Ваттапара, Тривандрам, Керала, Индия
Отделение акушерства и гинекологии, Шри Утрадом Тирунал, Академия медицинских наук штата Керала, Индия
Адрес для корреспонденции: Dr.Света Сингх, акушерство и гинекология, Всеиндийский институт медицинских наук, Бхубанешвар, Одиша, Индия. Электронная почта: moc.liamtoh@hgnistewsПоступила в редакцию 25 апреля 2013 г .; Пересмотрено 9 июня 2013 г .; Принято 3 сентября 2013 г.
Авторские права: © Journal of Human Reproductive SciencesЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение в любых средний при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Шейная внематочная беременность (ЦМ) — редкое заболевание, частота встречаемости которого составляет менее 0,1% от всех внематочных беременностей. Это связано с высоким потенциалом заболеваемости и смертности. Требуется своевременное вмешательство, чтобы сохранить фертильность и избежать необходимости гистерэктомии. Сообщается о случае ХП и обсуждаются проблемы диагностики и лечения.
КЛЮЧЕВЫЕ СЛОВА: Шейная внематочная беременность, магнитно-резонансная томография, трансабдоминальное УЗИ, трансвагинальное УЗИ
ВВЕДЕНИЕ
Шейная внематочная беременность (КП) составляет менее 1% всех беременностей, с оценочной частотой от одной из 2500 до один из 18000.[1,2] В прошлом ХП был связан со значительным кровотечением и лечился предположительно гистерэктомией. Улучшенное разрешение УЗИ и более раннее выявление этих беременностей привели к разработке более консервативных методов лечения, которые пытаются снизить заболеваемость и сохранить фертильность. Учитывая редкость этого состояния, даже сегодня изучается наиболее эффективный метод лечения. Здесь представлен случай ХП, подчеркивающий успешную диагностику, лечение и проблемы этого редкого состояния.
ДЕЛО
32-летняя женщина, параграф 1, обратилась с жалобой на легкую боль в животе и небольшое кровотечение из влагалища в течение 5 дней. Другой соответствующий анамнез включал аменорею продолжительностью 8 недель с положительным результатом теста на беременность в моче, после чего у нее было вагинальное кровотечение в течение 12 дней. Она предположила, что сделала полный аборт и не обращалась за медицинской помощью. Когда кровянистые выделения возобновились через 3 недели, она обратилась в больницу. Ее предыдущий менструальный цикл был регулярным. У нее был один ребенок, зачатый посредством внутриматочной инсеминации (IUI) и родившийся через нижний сегмент матки (LSCS) 3 года назад.Противозачаточные средства в анамнезе не использовались. От влагалищного обследования отказалась.
Трансабдоминальное и трансвагинальное ультразвуковое исследование (TVS) выявило раздутый цервикальный канал с гестационным мешком размером 4,7 см × 4,1 см [] и пустую матку с утолщенным эндометрием [] соответственно. В мешочке находился плод с длиной крупа в макушке 2,33 см, что соответствует сроку беременности 9 недель [] с наличием сердечной деятельности [Видео 1]. Был поставлен предположительный диагноз ХП. Магнитно-резонансная томография (МРТ) использовалась для подтверждения диагноза ХП и исключения беременности из-за рубца на матке.Результаты МРТ включали типичную форму песочных часов матки с утолщенным эндометрием, раздутую шейку матки, содержащую гестационный мешок с полюсом плода и закрытым внутренним зевом []. Таким образом, диагноз ХП подтвердился.
Трансабдоминальный ультразвуковой срез, показывающий типичную форму песочных часов матки размером 8,98 см с раздутым цервикальным каналом, содержащим гестационный мешок размером 4,7 см × 4,1 см
Трансвагинальный ультразвуковой срез, показывающий утолщенный эндометрий размером 2.1 см
Трансабдоминальный ультразвуковой срез, показывающий полюс плода с длиной крупа коронки 2,33 см
Т2-взвешенный сагиттальный разрез таза, показывающий гестационный мешок с полюсом плода в шейке матки (стрелка) и конфигурацией матки в виде песочных часов
Однократная внутримышечная доза метотрексата 50 мг была введена на следующий день, а ручная вакуум-аспирация (MVA) была выполнена на третий день. Тампонада шейки матки выполнялась с помощью катетера Фолея с наполнением его луковицы 30 мл физиологического раствора.Через 4 недели наблюдения у пациента не было симптомов, и на обзорном TVS, показавшем организованный сгусток крови размером 3,3 см × 2,4 см в цервикальном канале []. Через шесть недель после процедуры у пациентки возобновились менструации, и обзорное сканирование показало рассасывающийся тромб размером 2,6 см × 1,3 см.
Обзор трансвагинального ультразвукового исследования через 4 недели, показывающий отсутствие частей плода с организованным сгустком крови размером 3,3 см × 2,4 см
ОБСУЖДЕНИЕ
Результаты CP из-за имплантации оплодотворенной яйцеклетки в эндоцервикальный канал ниже уровня внутреннего зева с зарегистрированная заболеваемость менее 0.1% всех беременностей. [1,2] Даже при использовании расширенных диагностических методов и снижении текущего уровня материнской смертности ХП остается опасным для жизни состоянием [3]. Хотя предрасполагающие факторы, такие как повреждение эндометрия после выскабливания или хронический эндометрит, лейомиома, внутриматочные спирали, оплодотворение in vitro, и первичная эмбриональная аномалия вовлечены в патогенез ХП, редкость этого состояния помешала проведению каких-либо ретроспективных исследований, а связь ХП при всех этих факторах остается слабым.[4,5]
Варианты лечения ХП можно разделить на пять категорий: [1]
Тампонада с катетером Фолея: использование катетера Фолея, осторожно помещенного за наружный зев, с последующим надуванием баллончика с помощью 30 мл физиологического раствора использовались в основном после других методов (например, кюретажа), что приводило к кровотечению. Тампонада с тампоном не очень полезна
Уменьшение кровоснабжения: это может быть выполнено с помощью шейного серкляжа, вагинальной перевязки шейных артерий, перевязки маточной артерии, перевязки внутренней подвздошной артерии и ангиографической эмболизации шейной, маточной или внутренней подвздошной артерий. .Обычно это делается при подготовке к хирургической терапии, такой как выскабливание, или вместе с химиотерапией в качестве консервативного метода лечения, направленного на сохранение фертильности в будущем. Эмболизация в основном используется как «спасательная» терапия, когда обильное кровотечение следует за другими консервативными методами, такими как химиотерапия.
Хирургическое удаление трофобласта: выскабливание и гистерэктомия — классические методы хирургического иссечения ткани трофобласта. Выскабливание — это старинный метод сохранения фертильности, но при этом существует риск кровотечения.Поэтому его использовали в сочетании с механическими методами, такими как перевязка шейной артерии и тампонада. Первичная гистерэктомия по-прежнему может быть предпочтительным методом лечения при неизлечимом кровотечении, диагнозе ХП во втором или третьем триместре и, возможно, во избежание экстренного хирургического вмешательства и переливания крови у женщины, не желающей фертильности. В обзоре 100% ХП после 12 недель беременности в конечном итоге потребовали гистерэктомии. CP.Обе эти процедуры требуют навыков и опыта.
Системная химиотерапия: наиболее часто используемым агентом является метотрексат, применяемый в однократной или многократной дозе, с фолиевой кислотой или без нее. Однако метотрексат может вызывать угнетение функции костного мозга, желудочно-кишечные расстройства и повышение уровня печеночных трансаминаз. Недавно комбинация перевязки маточной артерии с помощью лапароскопии с последующей гистероскопической местной эндоцервикальной резекцией для удаления ЦП была описана как альтернативная терапия, сохраняющая фертильность.[6]
У клинически стабильных пациентов, если ультразвуковые измерения не показывают сердечной активности и гестационный период менее 9 недель, можно попробовать системный метотрексат. [1] Гестационный период более 9 недель при наличии сердечной активности, продемонстрированной на УЗИ у клинически стабильного пациента, может потребовать добавления внутриамниотического хлорида калия в дополнение к системному метотрексату [1]. Диагноз второго или третьего триместра может потребовать гистерэктомии. У пациента с кровотечением варианты лечения — тампонада баллоном Фолея, перевязка крупных сосудов или ангиографическая эмболизация с гистерэктомией, предназначенная для неизлечимого кровотечения.[1] Часто для завершения CP используется более одного метода. [1]
Лечение метотрексатом пациентов с жизнеспособным или нежизнеспособным ХП при сроке беременности <12 недель имеет высокий процент успеха (> 91%) для сохранения матки [7]. Хотя внутриамниотическая инстилляция хлорида калия рекомендуется при сердечной деятельности, процедура требует высокого уровня навыков и знаний и связана с риском кровотечения.[1] Поэтому в нашем случае мы выбрали для лечения пациента системный метотрексат с последующей MVA и тампонадой шейки матки, поскольку это был наименее инвазивный метод.
Важно различать ХП, аборт шейки матки и беременность со рубцом на матке. В 2002 году были сформулированы следующие рекомендации по ультразвуковой диагностике внематочной беременности в пределах рубца после кесарева сечения: [8] (а) пустая полость матки и цервикальный канал, (б) развитие гестационного мешка в передней части нижнего отдела позвоночника. сегмент матки и (c) отсутствие здорового миометрия между мочевым пузырем и гестационным мешком.Хотя в ее анамнезе была ВМИ, которая является фактором риска ХП [9], и мы могли исключить аборт шейки матки из-за наличия сердечной деятельности, было трудно исключить возможность беременности из-за рубца на матке из-за предшествующей LSCS.
Сообщается, что специфичность трехмерной (3D) ультразвуковой визуализации лучше, чем при двумерном (2D) сканировании, поскольку трехмерное изображение включает дополнительный коронарный срез, что невозможно при двумерной визуализации. [10] Поскольку у нас не было оборудования для 3D-сканирования, мы использовали МРТ для подтверждения диагноза ХП, поскольку характеристики тканей лучше с помощью МРТ по сравнению с ультразвуком, особенно в таких сомнительных случаях, как этот.[11,12] Результаты МРТ CP включают: [11] (a) наличие массы с неоднородной интенсивностью сигнала и (b) частичный или полный темный край на T2-взвешенных изображениях. В заключение описывается случай ХП, при котором для диагностики использовались мультимодальные исследования, которые помогли последующему лечению, что привело к успешному сохранению фертильности.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
ССЫЛКИ
1.Лиман Л.М., Вендланд КЛ. Шейная внематочная беременность. Диагностика с помощью эндовагинального ультразвукового исследования и успешного лечения метотрексатом. Arch Fam Med. 2000; 9: 72–7. [PubMed] [Google Scholar] 2. Cepni I, Ocal P, Erkan S, Erzik B. Консервативное лечение внематочной беременности шейки матки с трансвагинальной аспирацией под ультразвуковым контролем и однократной дозой метотрексата. Fertil Steril. 2004. 81: 1130–2. [PubMed] [Google Scholar] 3. Mashiach S, Admon D, Oelsner G, Paz B, Achiron R, Zalel Y. Серкляж шейки матки Широдкар может быть методом выбора при шейной беременности.Hum Reprod. 2002; 17: 493–6. [PubMed] [Google Scholar] 4. Spitzer D, Steiner H, Graf A, Zajc M, Staudach A. Консервативное лечение шейной беременности путем выскабливания и местной инъекции простагландина. Hum Reprod. 1997; 12: 860–6. [PubMed] [Google Scholar] 5. Fylstra DL, Coffey MD. Лечение шейной беременности серкляжем, выскабливанием и баллонной тампонадой. Отчет о трех случаях. J Reprod Med. 2001; 46: 71–4. [PubMed] [Google Scholar] 6. Kung FT, Lin H, Hsu TY, Chang CY, Huang HW, Huang LY и др. Дифференциальная диагностика подозрения на шейную беременность и консервативное лечение с комбинацией лапароскопической перевязки маточной артерии и гистероскопической эндоцервикальной резекции.Fertil Steril. 2004; 81: 1642–9. [PubMed] [Google Scholar] 7. Kung FT, Chang SY. Эффективность лечения метотрексатом при жизнеспособных и нежизнеспособных шейных беременностях. Am J Obstet Gynecol. 1999; 181: 1438–44. [PubMed] [Google Scholar] 8. Голландия MG, Bienstock JL. Рецидивирующая внематочная беременность при кесаревом сечении. Obstet Gynecol. 2008; 111: 541–5. [PubMed] [Google Scholar] 9. Weyerman PC, Verhoeven AT, Alberda AT. Шейная беременность после оплодотворения in vitro и переноса эмбриона. Am J Obstet Gynecol.1989. 161: 1145–6. [PubMed] [Google Scholar] 10. Руано Р., Рея Ф., Пиконе О, Шопен Н., Перейра П.П., Беначи А. и др. Трехмерная ультразвуковая диагностика шейной беременности. Клиники (Сан-Паулу) 2006; 61: 355–8. [PubMed] [Google Scholar] 11. Окамото Ю., Танака Ю.О., Нишида М., Цунода Х., Йошикава Х., Итаи Ю. МРТ шейки матки: корреляция между визуализацией и патологией. Рентгенография. 2003. 23: 425–45. [PubMed] [Google Scholar] 12. Катаока М.Л., Тогаши К., Кобаяси Х., Иноуэ Т., Фуджи С., Кониси Дж.Оценка внематочной беременности с помощью магнитно-резонансной томографии. Hum Reprod. 1999; 14: 2644–50. [PubMed] [Google Scholar]Диагностика и ведение шейной внематочной беременности
J Hum Reprod Sci. 2013 октябрь-декабрь; 6 (4): 273–276.
Света Сингх
Отделение акушерства и гинекологии, Академия медицинских наук Шри Утрадом Тирунал, Ваттапара, Тривандрам, Керала, Индия
Отделение акушерства и гинекологии, Шри Утрадом Тирунал, Академия медицинских наук штата Керала, Индия
Адрес для корреспонденции: Dr.Света Сингх, акушерство и гинекология, Всеиндийский институт медицинских наук, Бхубанешвар, Одиша, Индия. Электронная почта: moc.liamtoh@hgnistewsПоступила в редакцию 25 апреля 2013 г .; Пересмотрено 9 июня 2013 г .; Принято 3 сентября 2013 г.
Авторские права: © Journal of Human Reproductive SciencesЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение в любых средний при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Шейная внематочная беременность (ЦМ) — редкое заболевание, частота встречаемости которого составляет менее 0,1% от всех внематочных беременностей. Это связано с высоким потенциалом заболеваемости и смертности. Требуется своевременное вмешательство, чтобы сохранить фертильность и избежать необходимости гистерэктомии. Сообщается о случае ХП и обсуждаются проблемы диагностики и лечения.
КЛЮЧЕВЫЕ СЛОВА: Шейная внематочная беременность, магнитно-резонансная томография, трансабдоминальное УЗИ, трансвагинальное УЗИ
ВВЕДЕНИЕ
Шейная внематочная беременность (КП) составляет менее 1% всех беременностей, с оценочной частотой от одной из 2500 до один из 18000.[1,2] В прошлом ХП был связан со значительным кровотечением и лечился предположительно гистерэктомией. Улучшенное разрешение УЗИ и более раннее выявление этих беременностей привели к разработке более консервативных методов лечения, которые пытаются снизить заболеваемость и сохранить фертильность. Учитывая редкость этого состояния, даже сегодня изучается наиболее эффективный метод лечения. Здесь представлен случай ХП, подчеркивающий успешную диагностику, лечение и проблемы этого редкого состояния.
ДЕЛО
32-летняя женщина, параграф 1, обратилась с жалобой на легкую боль в животе и небольшое кровотечение из влагалища в течение 5 дней. Другой соответствующий анамнез включал аменорею продолжительностью 8 недель с положительным результатом теста на беременность в моче, после чего у нее было вагинальное кровотечение в течение 12 дней. Она предположила, что сделала полный аборт и не обращалась за медицинской помощью. Когда кровянистые выделения возобновились через 3 недели, она обратилась в больницу. Ее предыдущий менструальный цикл был регулярным. У нее был один ребенок, зачатый посредством внутриматочной инсеминации (IUI) и родившийся через нижний сегмент матки (LSCS) 3 года назад.Противозачаточные средства в анамнезе не использовались. От влагалищного обследования отказалась.
Трансабдоминальное и трансвагинальное ультразвуковое исследование (TVS) выявило раздутый цервикальный канал с гестационным мешком размером 4,7 см × 4,1 см [] и пустую матку с утолщенным эндометрием [] соответственно. В мешочке находился плод с длиной крупа в макушке 2,33 см, что соответствует сроку беременности 9 недель [] с наличием сердечной деятельности [Видео 1]. Был поставлен предположительный диагноз ХП. Магнитно-резонансная томография (МРТ) использовалась для подтверждения диагноза ХП и исключения беременности из-за рубца на матке.Результаты МРТ включали типичную форму песочных часов матки с утолщенным эндометрием, раздутую шейку матки, содержащую гестационный мешок с полюсом плода и закрытым внутренним зевом []. Таким образом, диагноз ХП подтвердился.
Трансабдоминальный ультразвуковой срез, показывающий типичную форму песочных часов матки размером 8,98 см с раздутым цервикальным каналом, содержащим гестационный мешок размером 4,7 см × 4,1 см
Трансвагинальный ультразвуковой срез, показывающий утолщенный эндометрий размером 2.1 см
Трансабдоминальный ультразвуковой срез, показывающий полюс плода с длиной крупа коронки 2,33 см
Т2-взвешенный сагиттальный разрез таза, показывающий гестационный мешок с полюсом плода в шейке матки (стрелка) и конфигурацией матки в виде песочных часов
Однократная внутримышечная доза метотрексата 50 мг была введена на следующий день, а ручная вакуум-аспирация (MVA) была выполнена на третий день. Тампонада шейки матки выполнялась с помощью катетера Фолея с наполнением его луковицы 30 мл физиологического раствора.Через 4 недели наблюдения у пациента не было симптомов, и на обзорном TVS, показавшем организованный сгусток крови размером 3,3 см × 2,4 см в цервикальном канале []. Через шесть недель после процедуры у пациентки возобновились менструации, и обзорное сканирование показало рассасывающийся тромб размером 2,6 см × 1,3 см.
Обзор трансвагинального ультразвукового исследования через 4 недели, показывающий отсутствие частей плода с организованным сгустком крови размером 3,3 см × 2,4 см
ОБСУЖДЕНИЕ
Результаты CP из-за имплантации оплодотворенной яйцеклетки в эндоцервикальный канал ниже уровня внутреннего зева с зарегистрированная заболеваемость менее 0.1% всех беременностей. [1,2] Даже при использовании расширенных диагностических методов и снижении текущего уровня материнской смертности ХП остается опасным для жизни состоянием [3]. Хотя предрасполагающие факторы, такие как повреждение эндометрия после выскабливания или хронический эндометрит, лейомиома, внутриматочные спирали, оплодотворение in vitro, и первичная эмбриональная аномалия вовлечены в патогенез ХП, редкость этого состояния помешала проведению каких-либо ретроспективных исследований, а связь ХП при всех этих факторах остается слабым.[4,5]
Варианты лечения ХП можно разделить на пять категорий: [1]
Тампонада с катетером Фолея: использование катетера Фолея, осторожно помещенного за наружный зев, с последующим надуванием баллончика с помощью 30 мл физиологического раствора использовались в основном после других методов (например, кюретажа), что приводило к кровотечению. Тампонада с тампоном не очень полезна
Уменьшение кровоснабжения: это может быть выполнено с помощью шейного серкляжа, вагинальной перевязки шейных артерий, перевязки маточной артерии, перевязки внутренней подвздошной артерии и ангиографической эмболизации шейной, маточной или внутренней подвздошной артерий. .Обычно это делается при подготовке к хирургической терапии, такой как выскабливание, или вместе с химиотерапией в качестве консервативного метода лечения, направленного на сохранение фертильности в будущем. Эмболизация в основном используется как «спасательная» терапия, когда обильное кровотечение следует за другими консервативными методами, такими как химиотерапия.
Хирургическое удаление трофобласта: выскабливание и гистерэктомия — классические методы хирургического иссечения ткани трофобласта. Выскабливание — это старинный метод сохранения фертильности, но при этом существует риск кровотечения.Поэтому его использовали в сочетании с механическими методами, такими как перевязка шейной артерии и тампонада. Первичная гистерэктомия по-прежнему может быть предпочтительным методом лечения при неизлечимом кровотечении, диагнозе ХП во втором или третьем триместре и, возможно, во избежание экстренного хирургического вмешательства и переливания крови у женщины, не желающей фертильности. В обзоре 100% ХП после 12 недель беременности в конечном итоге потребовали гистерэктомии. CP.Обе эти процедуры требуют навыков и опыта.
Системная химиотерапия: наиболее часто используемым агентом является метотрексат, применяемый в однократной или многократной дозе, с фолиевой кислотой или без нее. Однако метотрексат может вызывать угнетение функции костного мозга, желудочно-кишечные расстройства и повышение уровня печеночных трансаминаз. Недавно комбинация перевязки маточной артерии с помощью лапароскопии с последующей гистероскопической местной эндоцервикальной резекцией для удаления ЦП была описана как альтернативная терапия, сохраняющая фертильность.[6]
У клинически стабильных пациентов, если ультразвуковые измерения не показывают сердечной активности и гестационный период менее 9 недель, можно попробовать системный метотрексат. [1] Гестационный период более 9 недель при наличии сердечной активности, продемонстрированной на УЗИ у клинически стабильного пациента, может потребовать добавления внутриамниотического хлорида калия в дополнение к системному метотрексату [1]. Диагноз второго или третьего триместра может потребовать гистерэктомии. У пациента с кровотечением варианты лечения — тампонада баллоном Фолея, перевязка крупных сосудов или ангиографическая эмболизация с гистерэктомией, предназначенная для неизлечимого кровотечения.[1] Часто для завершения CP используется более одного метода. [1]
Лечение метотрексатом пациентов с жизнеспособным или нежизнеспособным ХП при сроке беременности <12 недель имеет высокий процент успеха (> 91%) для сохранения матки [7]. Хотя внутриамниотическая инстилляция хлорида калия рекомендуется при сердечной деятельности, процедура требует высокого уровня навыков и знаний и связана с риском кровотечения.[1] Поэтому в нашем случае мы выбрали для лечения пациента системный метотрексат с последующей MVA и тампонадой шейки матки, поскольку это был наименее инвазивный метод.
Важно различать ХП, аборт шейки матки и беременность со рубцом на матке. В 2002 году были сформулированы следующие рекомендации по ультразвуковой диагностике внематочной беременности в пределах рубца после кесарева сечения: [8] (а) пустая полость матки и цервикальный канал, (б) развитие гестационного мешка в передней части нижнего отдела позвоночника. сегмент матки и (c) отсутствие здорового миометрия между мочевым пузырем и гестационным мешком.Хотя в ее анамнезе была ВМИ, которая является фактором риска ХП [9], и мы могли исключить аборт шейки матки из-за наличия сердечной деятельности, было трудно исключить возможность беременности из-за рубца на матке из-за предшествующей LSCS.
Сообщается, что специфичность трехмерной (3D) ультразвуковой визуализации лучше, чем при двумерном (2D) сканировании, поскольку трехмерное изображение включает дополнительный коронарный срез, что невозможно при двумерной визуализации. [10] Поскольку у нас не было оборудования для 3D-сканирования, мы использовали МРТ для подтверждения диагноза ХП, поскольку характеристики тканей лучше с помощью МРТ по сравнению с ультразвуком, особенно в таких сомнительных случаях, как этот.[11,12] Результаты МРТ CP включают: [11] (a) наличие массы с неоднородной интенсивностью сигнала и (b) частичный или полный темный край на T2-взвешенных изображениях. В заключение описывается случай ХП, при котором для диагностики использовались мультимодальные исследования, которые помогли последующему лечению, что привело к успешному сохранению фертильности.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
ССЫЛКИ
1.Лиман Л.М., Вендланд КЛ. Шейная внематочная беременность. Диагностика с помощью эндовагинального ультразвукового исследования и успешного лечения метотрексатом. Arch Fam Med. 2000; 9: 72–7. [PubMed] [Google Scholar] 2. Cepni I, Ocal P, Erkan S, Erzik B. Консервативное лечение внематочной беременности шейки матки с трансвагинальной аспирацией под ультразвуковым контролем и однократной дозой метотрексата. Fertil Steril. 2004. 81: 1130–2. [PubMed] [Google Scholar] 3. Mashiach S, Admon D, Oelsner G, Paz B, Achiron R, Zalel Y. Серкляж шейки матки Широдкар может быть методом выбора при шейной беременности.Hum Reprod. 2002; 17: 493–6. [PubMed] [Google Scholar] 4. Spitzer D, Steiner H, Graf A, Zajc M, Staudach A. Консервативное лечение шейной беременности путем выскабливания и местной инъекции простагландина. Hum Reprod. 1997; 12: 860–6. [PubMed] [Google Scholar] 5. Fylstra DL, Coffey MD. Лечение шейной беременности серкляжем, выскабливанием и баллонной тампонадой. Отчет о трех случаях. J Reprod Med. 2001; 46: 71–4. [PubMed] [Google Scholar] 6. Kung FT, Lin H, Hsu TY, Chang CY, Huang HW, Huang LY и др. Дифференциальная диагностика подозрения на шейную беременность и консервативное лечение с комбинацией лапароскопической перевязки маточной артерии и гистероскопической эндоцервикальной резекции.Fertil Steril. 2004; 81: 1642–9. [PubMed] [Google Scholar] 7. Kung FT, Chang SY. Эффективность лечения метотрексатом при жизнеспособных и нежизнеспособных шейных беременностях. Am J Obstet Gynecol. 1999; 181: 1438–44. [PubMed] [Google Scholar] 8. Голландия MG, Bienstock JL. Рецидивирующая внематочная беременность при кесаревом сечении. Obstet Gynecol. 2008; 111: 541–5. [PubMed] [Google Scholar] 9. Weyerman PC, Verhoeven AT, Alberda AT. Шейная беременность после оплодотворения in vitro и переноса эмбриона. Am J Obstet Gynecol.1989. 161: 1145–6. [PubMed] [Google Scholar] 10. Руано Р., Рея Ф., Пиконе О, Шопен Н., Перейра П.П., Беначи А. и др. Трехмерная ультразвуковая диагностика шейной беременности. Клиники (Сан-Паулу) 2006; 61: 355–8. [PubMed] [Google Scholar] 11. Окамото Ю., Танака Ю.О., Нишида М., Цунода Х., Йошикава Х., Итаи Ю. МРТ шейки матки: корреляция между визуализацией и патологией. Рентгенография. 2003. 23: 425–45. [PubMed] [Google Scholar] 12. Катаока М.Л., Тогаши К., Кобаяси Х., Иноуэ Т., Фуджи С., Кониси Дж.Оценка внематочной беременности с помощью магнитно-резонансной томографии. Hum Reprod. 1999; 14: 2644–50. [PubMed] [Google Scholar]Шейная внематочная беременность
J Nat Sci Biol Med. 2015 Янв-июнь; 6 (1): 257–260.
Сунил Кумар Самал
Отделение акушерства и гинекологии, Медицинский колледж и научно-исследовательский институт Махатмы Ганди, Пудучерри, Индия
Сету Ратод
Отделение акушерства и гинекологии, Медицинский колледж и исследовательский институт Махатмы Ганди, Индия
Отделение акушерства и гинекологии, Медицинский колледж и научно-исследовательский институт Махатмы Ганди, Пудучерри, Индия
Адрес для корреспонденции: Dr.Сету Ратод, 4-D, помещение для персонала типа II, Медицинский колледж и научно-исследовательский институт Махатмы Ганди, Пиллайяркуппам, Пудучерри — 607 402, Индия. Электронная почта: moc.liamg@dohtarutes Авторские права: © Journal of Natural Science, Biology and MedicineЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование , распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Шейная беременность — редкий тип внематочной беременности и составляет <1% всех внематочных беременностей. Ранняя диагностика и лечение с помощью системного или местного введения метотрексата - это лечение выбора. Если беременность нарушена, это может привести к массивному кровотечению, что может потребовать гистерэктомии для спасения пациентки. Мы сообщаем о трех случаях успешного лечения шейной беременности с использованием различных подходов к ведению.Наш первый случай, 28 лет G 3 P 2 L 2 с предыдущими двумя кесаревыми сечениями нижнего сегмента, представленный кровотечением из влагалища после 6 недель аменореи. Клиническое обследование с последующим трансвагинальным УЗИ подтвердило диагноз «шейная беременность». Чтобы спасти пациентку, была проведена полная абдоминальная гистерэктомия в связи с трудноизлечимым кровотечением. Во втором случае у 26-летнего пациента со второй беременностью с предшествующими нормальными вагинальными родами наблюдались боли в животе и единичный эпизод кровянистых выделений во влагалище после 7 недель аменореи.Трансвагинальное УЗИ показало пустую полость эндометрия, закрытый внутренний зев с гестационным мешком, содержащим живого плода гестационного возраста 7 недель в цервикальном канале, и ей вводили внутриамниотический хлорид калия с последующим системным метотрексатом. Наблюдение за уровнем бета-хорионического гонадотропина человека в сыворотке крови показало успешный результат. Наш третий случай, 27-летний первородящий ребенок с историей лечения бесплодия, поступил с жалобами на кровотечение из влагалища в течение 1 дня после 8-недельной аменореи.При клиническом обследовании, подтвержденном трансвагинальным ультразвуковым исследованием, ей был поставлен диагноз «шейная беременность», после чего ей удалось провести дилатацию и выскабливание с тампонадой внутрицервикального баллона Фоли.
Ключевые слова: Шейная беременность, внематочная беременность, гистерэктомия
ВВЕДЕНИЕ
Шейная внематочная беременность — это имплантация бластоцисты во внутрицервикальный канал. Частота шейной беременности составляет 1: 1 000–95 000 [1]. Шейная беременность — это случаи высокого риска, поскольку они могут сопровождаться неожиданным опасным для жизни кровотечением, вторичным по отношению к эрозии кровеносных сосудов шейки матки, что может потребовать гистерэктомии для спасения пациентки.Ранняя диагностика и консервативное лечение с помощью местного и системного метотрексата помогают снизить материнскую смертность и заболеваемость.
СЛУЧАЙНЫЕ СЛУЧАИ
Случай 1
28-летний G 3 P 2 L 2 с предыдущими двумя кесаревыми сечениями нижнего сегмента, обратился к нашей пострадавшей с жалобой на безболезненное кровотечение из влагалища в течение 1 дня продолжительность после 6 недель аменореи. 2 дня назад у нее был положительный тест на беременность, после чего она приняла лекарство для прерывания беременности.При общем осмотре выявлена сильная бледность, тахикардия, артериальное давление 90/60 мм рт. При проверке системы никаких отклонений не обнаружено. При местном осмотре выявлено активное кровотечение из наружного зева шейки матки. При осторожном осмотре влагалища было обнаружено раздувание шейки матки с вздутием наружного зева. Трансвагинальное сканирование выявило пустую полость матки с толщиной эндометрия 8 мм, закрытый внутренний зев с продуктом зачатия в цервикальном канале. И яичники, и трубы были в норме, свободной жидкости в мешочке Дугласа не было.Уровень бета-хорионического гонадотропина человека (ХГЧ) в сыворотке на тот момент составлял 84543 мМЕ / мл. Поставлен предварительный диагноз: шейная беременность. Ее реанимировали с помощью внутривенного введения жидкости и переливания крови. Состояние пациента постепенно ухудшалось из-за трудноизлечимого кровотечения. Для спасения пациента была выполнена экстренная лапаротомия с последующей тотальной абдоминальной гистерэктомией. Образец гистерэктомии показывает геморрагический некрозированный продукт зачатия, прилипший к интрацервикальному каналу [].Послеоперационный период протекал без осложнений. Гистопатологический отчет подтвердил диагноз.
Разрез матки, показывающий продукт зачатия, прилипший к стенке шейки матки
Случай 2
Наш второй случай касается 26-летней второй беременной женщины, у которой ранее были нормальные вагинальные роды, с болью в животе и одним эпизодом кровянистых выделений на влагалище после 7 недель аменореи. При общем и системном обследовании патологии не выявлено. При осмотре влагалища определить размер матки не удалось; было раздувание шейки матки и частично открытый наружный зев.Трансвагинальное ультразвуковое исследование показало пустую полость матки с толщиной эндометрия 7 мм, закрытый внутренний зев и гестационный мешок, содержащий живого плода со сроком гестации 7 недель []. Цветной допплер показал перитрофобластический кровоток []. И яичники, и трубы в норме. При дальнейшей оценке общие показатели крови были в пределах нормы. Сывороточный бета-ХГЧ составил 74,014 мМЕ / мл. После консультирования пациентки по поводу соотношения риска и пользы ей было запланировано консервативное лечение. Внутриамниотическое введение хлорида калия под контролем УЗИ привело к отсутствию сердечной деятельности у плода.Метотрексат вводили внутримышечно в дозе 1,0 мг / кг массы тела на 1, 3, 5 и 7 день с интервалом 0,1 мг / кг лейковерина. Еженедельно ей вводили сывороточный бета-ХГЧ, и уровень нормализовался в течение 5 недель. Последующее сканирование показало полное разрешение.
Внешний вид матки, закрытого внутреннего зева и гестационного мешка с живым эмбрионом в цервикальном канале
Цветной допплер, показывающий перитрофобластический кровоток
Случай 3
Пациентка 27-летняя первородящая, поступившая из местной больницы замершей беременности и проявился умеренным кровотечением из влагалища продолжительностью 1 день после 8-недельной аменореи.В браке с 6 лет, в анамнезе лечилась от первичного бесплодия. У нее был отчет ультразвукового исследования, показывающий единственный нерегулярный гестационный мешок в полости матки без полюса плода. Шейка матки и двусторонние придатки были нормальными, и ей был поставлен диагноз замершая беременность. При клиническом обследовании выявлено раздувание шейки матки с частично открытым наружным зевом. Отчеты исследования крови были в пределах нормы. Уровень бета-ХГЧ в сыворотке на тот момент составлял 1047 мМЕ / мл.Трансвагинальное ультразвуковое исследование выявило пустую полость матки с толщиной эндометрия 13 мм, закрытый внутренний зев и неоднородное пространство, занимающее очаг размером 4 см × 4 см []. Поставлен предварительный диагноз: шейная беременность. В палате у пациента внезапно началось обильное кровотечение. После консультирования было получено информированное согласие на дилатацию и кюретаж, а также на диагностическую лапаротомию и гистерэктомию, если это необходимо. Под местной анестезией было выполнено мягкое выскабливание шейки матки с последующим введением коленного сустава.Катетер Фолея с 40 мл физиологического раствора, введенный в цервикальный канал для остановки кровотечения с помощью тампонадного эффекта. Наконец, гемостаз был достигнут, но ей потребовалось переливание 3 единиц крови и 1 единица свежезамороженной плазмы. Катетер Фоли был удален через 24 часа. Послеоперационный период протекал без осложнений. Разовая доза метотрексата 50 мг вводилась внутримышечно. Гистопатологический отчет подтвердил наличие ворсинок хориона и децидуальной ткани со стромой и железами шейки матки. Пациент был выписан на 3 -й день и рекомендован для еженедельного наблюдения с отчетом о сыворотке бета-ХГЧ.Уровень бета-ХГЧ составил 168 мМЕ / мл и 4 мМЕ / мл через 2 недели и 2 месяца после процедуры. Через 2 месяца у пациентки возобновились нормальные менструации.
Пустая полость матки, закрытый внутренний зев с продуктом зачатия во внутрицервикальном канале
ОБСУЖДЕНИЕ
Распространенными факторами риска шейной беременности являются предшествующее расширение и кюретаж, предшествующее кесарево сечение и экстракорпоральное оплодотворение [2]. В нашем первом случае пациентка ранее имела два кесарева сечения в анамнезе, а в третьем случае — лечение бесплодия с помощью вспомогательных репродуктивных технологий.Наиболее частый симптом — вагинальное кровотечение после периода аменореи, которое часто безболезненно, а иногда может возникать массивное кровотечение, которое может даже потребовать гистерэктомии для спасения пациента, как это наблюдалось в нашем первом случае. В 1911 году Рубин [3] предложил три анатомических и гистологических критерия для диагностики шейной беременности, которые могут быть установлены при гистерэктомии. Паалман и МакЭлин [4] в 1959 г. предложили еще пять клинически практических критериев, которые включают:
Маточное кровотечение без спазматической боли после периода аменореи
Мягкая увеличенная шейка матки, равная или больше, чем глазное дно
Продукты зачатия, полностью заключенные в эндоцервикс и прочно прикрепленные к нему
A закрытый внутренний зев шейки матки и
A частично открытый внешний зев шейки матки.В наших случаях большинство критериев было признано выполненным.
Дифференциальный диагноз включает прерывание внутриутробной беременности в шейке матки, которую можно дифференцировать, обнаружив «скользящий знак» на трансвагинальном ультразвуковом исследовании, как сообщает Jurkovic et al . в 1996 г. [5] Когда зонд слегка надавливает на шейку матки, гестационный мешок выкидыша скользит по эндоцервикальному каналу, в отличие от имплантированной шейной беременности. Кроме того, при шейной беременности можно продемонстрировать перитрофобластный кровоток с помощью цветной допплерографии.[6]
До 1980 года шейная беременность диагностировалась, когда расширение и выскабливание при предполагаемом неполном аборте приводили к неожиданному кровотечению. [7] Однако сейчас его легко диагностировать с помощью ультразвукового исследования в первом триместре. Введение метотрексата с внутриамниотическим хлоридом калия или без него представляет собой большой шаг вперед в прерывании шейной внематочной беременности, особенно при наличии сердца плода [8]. Среди различных способов введения метотрексата обычно предпочтительным является внутримышечный путь.Пациент должен быть гемодинамически стабильным и должен соблюдать постоперационный мониторинг. [9] В случае шейной беременности, как правило, предпочтение отдается многодозному режиму метотрексата, т.е. 1,0 мг / кг массы тела в дни 1, 3, 5 и 7 с интервалом 0,1 мг / кг массы тела лейковерином, что использовалось при ведении нашего второго случая. Снижение еженедельного уровня бета-ХГЧ в сыворотке после лечения свидетельствует об успешном терапевтическом вмешательстве, как это наблюдалось во втором случае.
В последнее время сообщалось, что оплодотворение in vitro, и другие вспомогательные репродуктивные технологии связаны с повышенным риском шейной беременности, и этиология объясняется быстрым переносом оплодотворенной яйцеклетки в эндоцервикальный канал из-за нерецептивного эндометрия. .Согласно одному обзору, частота шейки матки составляет 0,1% среди беременностей in vitro и беременностей с оплодотворением [9]. Остановка кровотечения может быть достигнута тампонадой шейки матки катетером Фоли или тампоном влагалища, перевязкой нисходящих ветвей маточных артерий, двусторонней перевязкой гипогастральной артерии или эмболизацией маточной артерии [2], где сохранение матки необходимо для будущего зачатия. , как показано в нашем третьем случае.
ЗАКЛЮЧЕНИЕ
Несмотря на то, что цервикальная беременность встречается редко, регистрируется рост числа случаев из-за таких факторов риска, как высокая частота кесарева сечения и более широкое использование вспомогательных репродуктивных технологий для лечения бесплодия.Успех консервативного лечения зависит от своевременной и быстрой диагностики с помощью раннего ультразвукового исследования, которое может снизить вероятность серьезного опасного для жизни кровотечения, требующего гистерэктомии или переливания крови.
БЛАГОДАРНОСТИ
Мы хотели бы поблагодарить отделение OBGYN, Медицинский колледж SCB, Каттак за их ценную поддержку и сотрудничество с пациентами и их семьями, госпитализированными в больницу.
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.
ССЫЛКИ
1. Челик С., Бала А., Акар А., Гезгинч К., Акюрек К. Метотрексат для лечения шейки матки. Отчет о болезни. J Reprod Med. 2003. 48: 130–2. [PubMed] [Google Scholar] 2. Шарма А., Охха Р., Мондал С., Чаттопадхьяй С., Сенгупта П. Шейная интрамуральная беременность: отчет о редком случае. Niger Med J. 2013; 54: 271–3. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Рубин ИЦ. Шейная беременность. Surg Gynecol Obstet. 1911; 13: 625.[Google Scholar] 4. Паалман Р.Дж., МакЭлин Т.В. Шейная беременность; обзор литературы и представление кейсов. Am J Obstet Gynecol. 1959; 77: 1261–70. [PubMed] [Google Scholar] 5. Jurkovic D, Hacket E, Campbell S. Диагностика и лечение ранней шейной беременности: обзор и отчет о двух случаях консервативного лечения. Ультразвуковой акушерский гинекол. 1996; 8: 373–80. [PubMed] [Google Scholar] 6. Кирк Э., Кондоус Г., Хайдер З., Сайед А., Охха К., Борн Т. Консервативное ведение внематочной беременности шейки матки.Ультразвуковой акушерский гинекол. 2006; 27: 430–7. [PubMed] [Google Scholar] 7. Лиман Л.М., Вендланд КЛ. Шейная внематочная беременность. Диагностика с помощью эндовагинального ультразвукового исследования и успешного лечения метотрексатом. Arch Fam Med. 2000; 9: 72–7. [PubMed] [Google Scholar] 8. Полак Г., Стахович Н., Моравска Д., Котарски Дж. Лечение шейной беременности с помощью системной инъекции метотрексата и раствора KCI в гестационный мешок — отчет о клиническом случае и обзор литературы. Ginekol Pol. 2011; 82: 386–9. [PubMed] [Google Scholar] 9.Сурампуди К. Случай шейной внематочной беременности: успешная терапия метотрексатом. J Obstet Gynaecol India. 2012; 62 (Приложение 1): 1–3. [Бесплатная статья PMC] [PubMed] [Google Scholar]SASGOG Pearls of Exxcellence | Общество ученых-специалистов в области общего акушерства и гинекологии
Вернуться к результатам поиска01.01.2014
Автор: Паула Амато, MD
Зарегистрированные пользователи также могут скачать PDF-файл или послушать подкаст об этой жемчужине.
Войдите в систему или создайте бесплатную учетную запись, чтобы получить доступ к бонусным функциям Pearls.
Редактор: Ванесса Грегг. MD
Шейная внематочная беременность — это редкая имплантация беременности в эндоцервикальный канал, на которую приходится менее 1% всех внематочных беременностей. У пациентов обычно наблюдается вагинальное кровотечение, которое может быть обильным и часто безболезненным. Другие клинические признаки могут включать мягкую, непропорционально большую или бочкообразную шейку матки.При физикальном осмотре шейка матки может быть больше, чем дно матки. Дифференциальный диагноз также включает неполный аборт и беременность с имплантацией рубца после кесарева сечения или гистеротомии.
Трансвагинальное УЗИ — важный компонент диагностики. Сонографические критерии включают пустую матку, увеличенную бочкообразную шейку матки, гестационный мешок полностью в цервикальном канале с сердечной активностью или без нее, перитрофобластический допплеровский кровоток в шейку матки и отсутствие «скользящего признака» (внутрицервикальный мешок не скользит. вдоль цервикального канала при легком давлении на шейку матки с помощью вагинального датчика).Наличие сердечной деятельности или перитрофобластного кровотока к шейке матки помогает отличить это состояние от неполного аборта. Если предполагается, что цервикальная беременность является вероятной, следует избегать бимануального исследования.
Ранняя диагностика и лечение имеют решающее значение для предотвращения серьезных осложнений, таких как сильное кровотечение и необходимость гистерэктомии. Наиболее подходящее лечение зависит от клинической картины. Если пациент гемодинамически стабилен, лечение с применением системной однократной или многократной дозы метотрексата (МТ) является терапией выбора.Риск неэффективности метотрексата необходимо сопоставить со значительным риском кровотечения при хирургическом лечении шейной беременности. Метотрексат можно назначать при шейной беременности при наличии факторов, которые могут быть относительно противопоказаны при трубной внематочной беременности, таких как сердечная деятельность, преклонный срок беременности, размер гестационного мешка> 4 см и уровень βhCG> 5000 мМЕ / мл.
При наличии сердечной деятельности плода внутриамниотическая инъекция хлорида калия была связана с успешным предотвращением гистерэктомии в 80% случаев.Расширение и кюретаж сопряжены со значительным риском сильного кровотечения. Эмболизация внутренней артерии (ЭАЭ) может быть полезной перед операцией для предотвращения хирургического кровотечения или при лечении острого сильного кровотечения.
Пациентам с нестабильной гемодинамикой или неэффективным медикаментозным лечением показано хирургическое лечение, требующее дилатации и выскабливания. В дополнение к ЭМА варианты, которые могут снизить риск кровотечения, включают трансвагинальное лигирование шейных ветвей маточных артерий, шейный серкляж или внутрицервикальные инъекции вазопрессина.Послеоперационное кровотечение часто можно остановить с помощью тампонады с использованием катетера Фолея, гемостатических швов в месте имплантации, ЭМА, двусторонней перевязки матки или внутренней подвздошной артерии или гистерэктомии. Данные о будущих исходах беременности после шейной внематочной беременности ограничены. Гистерэктомия может рассматриваться как начальный вариант у женщин, которые завершили деторождение.
Дополнительная литература:
Первоначально утверждено, январь 2014 г .; Пересмотрено в мае 2017 г., подтверждено в ноябре 2018 г., пересмотрено в июле 2020 г.
********** Уведомление об использовании ************
Общество ученых-специалистов в области общего акушерства и гинекологии, Inc.(«SASGOG») стремится к точности и будет проверять и проверять все Жемчужины на постоянной основе, чтобы отразить текущую практику.
Этот документ разработан, чтобы помочь практикующим врачам в предоставлении соответствующей акушерской и гинекологической помощи. Рекомендации основаны на основных принципах общества и высококачественных доказательствах, если таковые имеются, дополненных мнением автора и редакционной коллегии, когда это необходимо. Его не следует толковать как предписывающий исключительный курс лечения или процедуры.
Изменения на практике могут быть оправданы, когда, по разумному мнению лечащего врача, такой курс действий определяется состоянием пациента, ограничениями доступных ресурсов или достижениями в знаниях или технологиях. SASGOG регулярно просматривает статьи; однако его публикации могут не отражать самые последние свидетельства. Хотя мы прилагаем все усилия для предоставления точной и надежной информации, эта публикация предоставляется «как есть» без каких-либо гарантий точности, надежности или иных явных или подразумеваемых гарантий.SASGOG не гарантирует, не гарантирует и не поддерживает продукты или услуги какой-либо фирмы, организации или лица. Ни SASGOG, ни его соответствующие должностные лица, директора, члены, сотрудники или агенты не несут ответственности за любые убытки, ущерб или претензии в отношении любых обязательств, включая прямые, особые, косвенные или косвенные убытки, понесенные в связи с данной публикацией или полагаться на представленную информацию.
Copyright 2020 Общество академических специалистов в области общего акушерства и гинекологии, Inc.Все права защищены. Перепечатка, копирование или размещение по почте без предварительного письменного согласия запрещены.
Вернуться к результатам поиска
% PDF-1.7 % 37 0 объект > эндобдж xref 37 85 0000000016 00000 н. 0000002479 00000 н. 0000002606 00000 н. 0000003762 00000 н. 0000003787 00000 н. 0000003925 00000 н. 0000004054 00000 н. 0000004185 00000 н. 0000004319 00000 н. 0000004838 00000 н. 0000005272 00000 н. 0000005636 00000 н. 0000006062 00000 н. 0000006491 00000 н. 0000006526 00000 н. 0000006551 00000 н. 0000006664 00000 н. 0000006775 00000 н. 0000006888 00000 н. 0000007615 00000 н. 0000007640 00000 н. 0000008083 00000 н. 0000008505 00000 н. 0000008954 00000 н. 0000009354 00000 п. 0000009835 00000 н. 0000010305 00000 п. 0000010550 00000 п. 0000010869 00000 п. 0000011118 00000 п. 0000011373 00000 п. 0000011841 00000 п. 0000013197 00000 п. 0000014334 00000 п. 0000015382 00000 п. 0000016435 00000 п. 0000017472 00000 п. 0000018674 00000 п. 0000019655 00000 п. 0000020374 00000 п. 0000020443 00000 п. 0000024182 00000 п. 0000024329 00000 п. 0000061192 00000 п. 0000065011 00000 п. 0000065273 00000 п. 0000066005 00000 п. 0000066074 00000 п. 0000066194 00000 п. 0000089149 00000 п. 0000122652 00000 н. 0000122920 00000 н. 0000127130 00000 н. 0000157152 00000 н. 0000157517 00000 н. 0000160166 00000 п. 0000182394 00000 н. 0000182647 00000 н. 0000182716 00000 н. 0000182800 00000 н. 0000185450 00000 н. 0000185711 00000 н. 0000185870 00000 н. 0000185895 00000 н. 0000186204 00000 н. 0000186573 00000 н. 0000186951 00000 н. 0000187299 00000 н. 0000187660 00000 н. 0000210794 00000 п. 0000211043 00000 н. 0000211401 00000 п. 0000211744 00000 н. 0000212102 00000 н. 0000212473 00000 н. 0000213193 00000 п. 0000213267 00000 н. 0000213577 00000 н. 0000213651 00000 п. 0000214000 00000 н. 0000214377 00000 н. 0000214687 00000 н. 0000215089 00000 н. 0000215160 00000 н. 0000001996 00000 н. трейлер ] / Назад 419775 >> startxref 0 %% EOF 121 0 объект > поток hb«
.
 В этом случае отмечаются затруднения при удалении плодного яйца, продолжение или усиление кровотечения после процедуры, кратерообразное углубление в стенке шейки матки.
В этом случае отмечаются затруднения при удалении плодного яйца, продолжение или усиление кровотечения после процедуры, кратерообразное углубление в стенке шейки матки.